 2020 AHA 儿童基础和高级生命支持 摘译
2020 AHA 儿童基础和高级生命支持 摘译
# 2020 AHA 儿童基础和高级生命支持 摘译
# 10 个重点
TOP 10 TAKE-HOME MESSAGES
高质量 CPR 是复苏的基础。最新证据再次确认了高质量 cpr 的关键内容:按压频率和深度做到位,尽可能减少 CPR 中断,按压时让胸廓充分回弹,以及避免过度通气。
High-quality cardiopulmonary resuscitation (CPR) is the foundation of resuscitation. New data reaffirm the key components of high-quality CPR: providing adequate chest compression rate and depth, minimizing interruptions in CPR, allowing full chest recoil between compressions, and avoiding excessive ventilation.婴幼儿心肺复苏在建立高级气道后或者脉搏尚存者,最新规定呼吸急救的频率为 20-30 次 / 分。
A respiratory rate of 20 to 30 breaths per minute is new for infants and children who are (a) receiving CPR with an advanced airway in place or (b) receiving rescue breathing and have a pulse.对非可除颤心律的患儿开始复苏后,越早给肾上腺素其存活机会越大。
For patients with nonshockable rhythms, the earlier epinephrine is administered after CPR initiation, the more likely the patient is to survive.使用有套囊的气管导管来减少插管的更换。
Using a cuffed endotracheal tube decreases the need for endotracheal tube changes.球囊通气时常规按压环状软骨不会降低返流的风险,反而可能妨碍成功插管。
The routine use of cricoid pressure does not reduce the risk of regurgitation during bag-mask ventilation and may impede intubation success.院外心跳骤停,球囊通气的复苏效果和高级气道(如气管插管)一样。
For out-of-hospital cardiac arrest, bag-mask ventilation results in the same resuscitation outcomes as advanced airway interventions such as endotracheal intubation.恢复自主循环(ROSC) 并非复苏终点。做好心跳骤停后续治疗对实现最佳预后至关重要。恢复自主循环但意识未恢复的患儿,后续治疗包括目标体温管理和连续脑电图监测。重点预防和 / 或治疗低血压、高氧或低氧、以及高或低碳酸血症。
Resuscitation does not end with return of spontaneous circulation (ROSC). Excellent post–cardiac arrest care is critically important to achieving the best patient outcomes. For children who do not regain consciousness after ROSC, this care includes targeted temperature management and continuous electroencephalography monitoring. The prevention and/or treatment of hypotension, hyperoxia or hypoxia, and hypercapnia or hypocapnia is important.出院后,心跳骤停存活患儿可有躯体、认知、和情感问题,需要持续治疗和干预。
After discharge from the hospital, cardiac arrest survivors can have physical, cognitive, and emotional challenges and may need ongoing therapies and interventions.纳络酮可以逆转阿片类药物过量引起的呼吸骤停!但没有证据显示对心跳骤停有效。
Naloxone can reverse respiratory arrest due to opioid overdose, but there is no evidence that it benefits patients in cardiac arrest.脓毒症的液体复苏要看患儿的反应,需要反复评估。平衡盐液,胶体液都能用于脓毒症的复苏。脓毒性休克液体复苏难以纠正时给予肾上腺素或去甲肾上腺素输注。
Fluid resuscitation in sepsis is based on patient response and requires frequent reassessment. Balanced crystalloid, unbalanced crystalloid, and colloid fluids are all acceptable for sepsis resuscitation. Epinephrine or norepinephrine infusions are used for fluid-refractory septic shock.
# 前言
# 指南的适用范围
指南旨在为业余施救者和医务人员判断和处置婴幼儿和儿童的心跳骤停之前、之中、之后的状况提供帮助。涵盖社区、院前和院内环境。
儿童高级生命支持指南的目标儿童为婴幼儿、小儿和 18 岁以下的青少年,不包括新生儿。
儿童基础生命支持(BLS)指南适用于:
婴幼儿指南适用于大致 1 岁以下的患儿。
小儿指南适用于 1 岁到青春期前的患儿。青春期指女孩儿乳房发育,男孩儿长出腋毛。
有青春期特征及以上的患儿应当采用成人 BLS。
# 推荐强度和证据级别
| 推荐强度(COR) |
|---|
| 1 级 (强)-- 获益 >>> 风险 |
| 2a 级(中)-- 获益 >> 风险 |
| 2b 级(若)-- 获益 > 风险 |
| 3 级:无益(弱)-- 获益 = 风险 |
| Ⅲ 级:有害(强)-- 风险 > 获益 |
| 证据水平(LOE) |
|---|
| 级别 A |
| -- 高质量证据,1 项以上 RCT |
| -- 高质量 RCRs 的 Meta 分析 |
| -- 高质量注册研究证实的一项或以上 RCTs |
| 级别 B-R(随机) |
| -- 中等质量证据,1 项或以上 RCT |
| -- 中等质量 RCRs 的 Meta 分析 |
| 级别 B-NR(非随机) |
| -- 中等质量证据,1 项或以上良好设计和实施的非随机研究,观察或注册研究 |
| -- 上述研究的 Meta 分析 |
| 级别 C-LD(有限证据) |
| -- 设计和实施存在缺陷的随机或非随机观察或注册研究 |
| -- 此类研究的 Meta 分析 |
| -- 人体生理或机制研究 |
| 级别 C-EO(专家意见) |
| -- 基于临床经验的专家共识 |
# 缩略语
| Abbreviation | 中文 | Meaning/Phrase |
|---|---|---|
| ACLS | 心血管高级生命支持 | advanced cardiovascular life support |
| AED | 自动体外除颤仪 | automated external defibrillator |
| ALS | 高级生命支持 | advanced life support |
| AHA | 美国心脏协会 | American Heart Association |
| BLS | 基础生命支持 | basic life support |
| COI | 利益冲突 | conflict of interest |
| COR | 推荐级别 | Class of Recommendation |
| CPR | 心肺复苏 | cardiopulmonary resuscitation |
| ECC | 心血管急救 | emergency cardiovascular care |
| ECLS | 体外生命支持 | extracorporeal life support |
| ECMO | 体外膜氧合 | extracorporeal membrane oxygenation |
| ECPR | 体外心肺复苏 | extracorporeal cardiopulmonary resuscitation |
| EO | 专家意见 | Expert Opinion |
| ETI | 气管插管 | endotracheal intubation |
| FBAO | 异物阻塞气道 | foreign body airway obstruction |
| IHCA | 院内心跳骤停 | in-hospital cardiac arrest |
| ILCOR | 国际心肺复苏联络委员会 | International Liaison Committee on Resuscitation |
| LD | 有限数据 | limited data |
| LOE | 证据级别 | Level of Evidence |
| MCS | 机械循环辅助 | mechanical circulatory support |
| NR | 非随机 | nonrandomized |
| OHCA | 院外心跳骤停 | out-of-hospital cardiac arrest |
| PALS | 儿童高级生命支持 | pediatric advanced life support |
| PICO | 人群、干预、对照、预后 | population, intervention, comparator, outcome |
| pVT | 无脉室速 | pulseless ventricular tachycardia |
| RCT | 随机临床研究 | randomized clinical trial |
| ROSC | 恢复自主循环 | return of spontaneous circulation |
| SGA | 声门上气道 | supraglottic airway |
| TTM | 目标体温管理 | targeted temperature management |
| VF | 室颤 | ventricular fibrillation |
# 重要概念
婴幼儿心跳骤停原因通常不是心脏,而是呼吸衰竭和休克恶化的结果。心跳骤停之前有一段时间不等的恶化,最终导致心肺衰竭、心动过缓、和心跳骤停。尽管病因有别于成人,先心病患儿心跳骤停常常是原发心脏问题。
2018 年院内儿童心跳骤停存活出院率为 38%,2000 年为 19%,生存率平均每年增长 0.67%。现在心跳骤停主要发生在 ICU,说明高危患儿能被及早识别并转入了监护级别更高的病房。
院外心跳骤停存活率在 2007-2012 年间在 6.7%~10.2% 之间。急救人员目睹的心跳骤停和旁观者按压频率较高者存活率更高,者说明早识别早治疗的重要性。
现在关注焦点转移到了存活患儿的神经发育、躯体、情感预后方面。1/4 预后良好的患儿有整体认知障碍,年龄较大的预后较好的患儿中 85% 有一定的神经心理问题。
# 儿童生存链
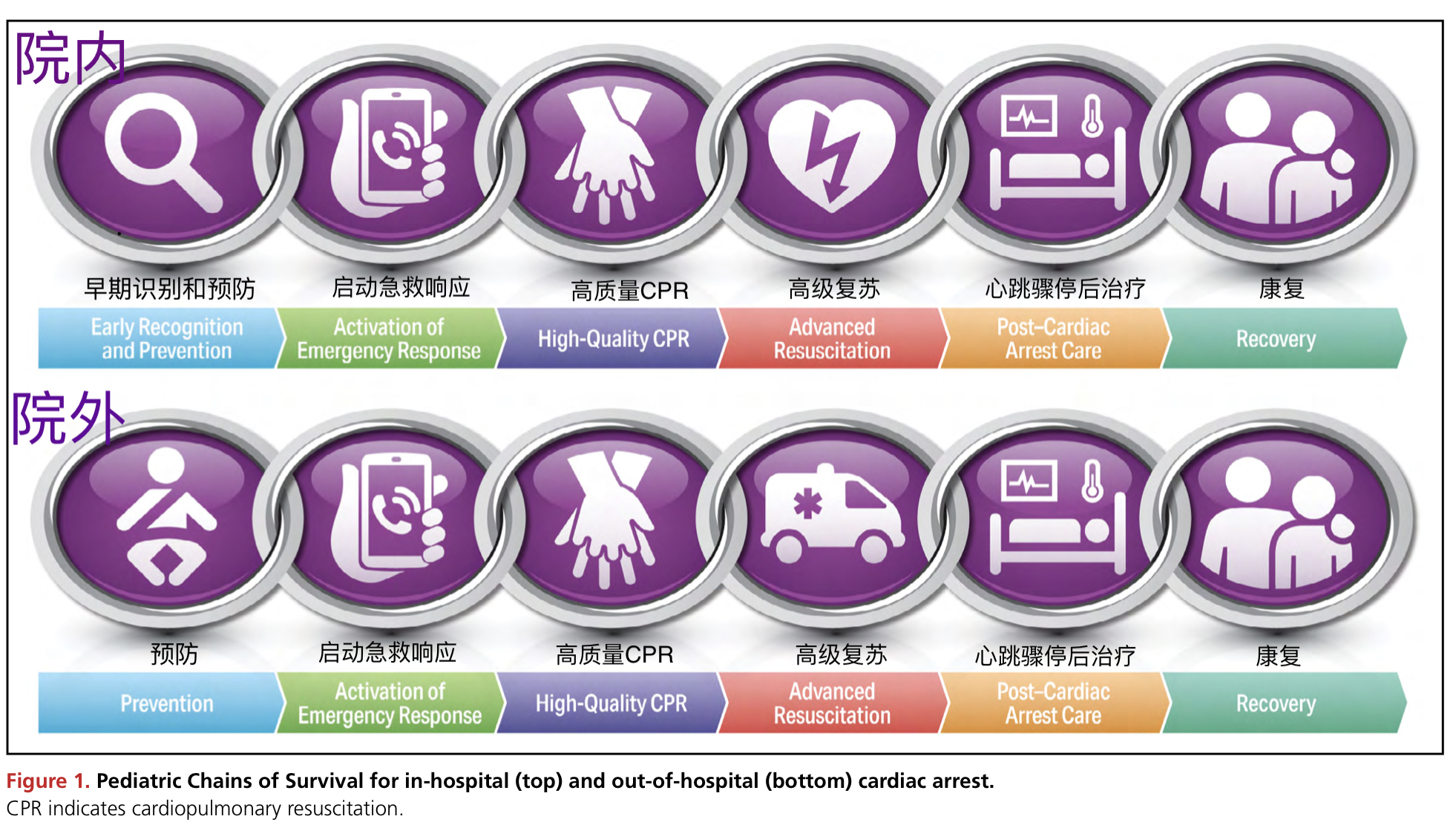
# 心跳骤停的预防
以前心跳骤停主要关注的是心跳骤停本身的治疗,强调的是高质量 CPR、尽早除颤、和有效协作。然而很多心跳骤停之前和之后的治疗对改善预后至关重要。由于儿童心跳骤停存活率处于一个平台上,心跳骤停的预防变得更为重要。
在院外,预防包括安全措施(如,自行车头盔法案)、婴儿猝死综合征的预防、业余人员 CPR 培训、和尽早实施急救。院外心跳骤停(OHCA)发生时,改善预后的关键是目击者 CPR 尽早开始。
医院内预防心跳骤停包括:早期识别,对诸如接受心脏外科手术的新生儿、急性暴发性心肌炎、急性失代偿心力衰竭或肺动脉高压这类心跳骤停高危患儿给予相应治疗。
# 心跳骤停后综合征的管理
心跳骤停复苏过来后,心跳骤停后综合征的管理(包括脑功能障碍、心肌功能障碍伴低心排、以及缺血再灌注损伤)是避免那些已知继发损害因素的关键,如低血压。精确的神经预后对医务人员讨论作出决策非常重要。
# 康复
最后,由于心跳骤停存活患儿神经发育受到损害的风险较高,早期康复评估和康复治疗是关键。
儿童生存链予以更新,对心跳骤停管理的各方面予以强调。把院外生存链独立出来,划分出院外院内的差异。两条生存链都新增了第 6 个环节,强调康复的重要性,关注短期和长治治疗评估,对存活患儿及其家庭提供支持。
高质量 CPR 开始后紧接着要启动急救响应,而且几乎可以同时进行。但,在院外环境下,复苏者如果是一个人而且不能打电话应当开始对婴幼儿实施 CPR(按压→气道→呼吸,CAB),然后再呼救,因为呼吸停止是心跳骤停最常见的原因,而且附近可能没有救援力量。目击到突然倒地发生时,要是有自动体外除颤器(AED)施救者就用,因为早除颤能救命。
# 复苏顺序
快速识别心跳骤停、立即开始高质量心脏按压、给予有效通气是提高心跳骤停预后的关键。在儿童没有生命体征时业余施救者不要迟疑,立即开始实施 CPR。医务人员要评估是否有脉搏,开始 CPR 的时间不要超过 10 秒。当只是为了判断是不是心跳骤停以及是否需要心脏按压,触诊是否有脉搏并不可靠。婴儿和小儿心跳骤停最常见的原因是窒息,而非原发心脏事件。所以,儿童复苏期间最重要的是有效通气。CPR 开始的顺序为心脏按压→开放气道→人工呼吸(compressions-airway-breathing,CAB)。
高质量 CPR 为生命器官提供血流而且能增加恢复自主循环(ROSC)的可能性。
高质量CPR有5项主要内容
(1) 足够的按压深度,
(2) 最佳的按压频率,
(3) 尽量减少 CPR 中断(如,按压占比或者说心跳骤停心脏按压的时间比例达到最大),
(4) 按压时令胸廓充分回弹,
(5) 避免过度通气。
按压频率和深度不当、胸廓没有充分回弹以及通气频率过快在小儿复苏中很常见。
# 开始 CPR
| 开始 CPR 的推荐意见 | |
|---|---|
| 推荐意见 | COR/ LOE |
| 1. 只要患儿没有反应、呼吸不正常以及丧失生命体征,业余施救人员都应开始 CPR,无需检查脉搏。 1. Lay rescuers should begin CPR for any victim who is unresponsive, not breathing normally, and does not have signs of life; do not check for a pulse. | 1/ C-LD |
| 2. 医护可以在 10 秒钟内检查丧失生命体征的婴幼儿和小儿的脉搏然后开始按压,除非明确触及脉搏。 In infants and children with no signs of life, it is reasonable for healthcare providers to check for a pulse for up to 10 s and begin compressions unless a definite pulse is felt. | 2a/ C-LD |
| 3. 以心脏按压→打开气道→人工呼吸(CAB)的顺序开始 CPR 为宜,而非 ABC。 It may be reasonable to initiate CPR with compressions-airway-breathing over airway-breathing-compressions. | 2b/ C-EO |
推荐意见的具体支持依据
- 业余施救者不能可靠地判断是否有脉搏。
- 临床没有徒手检查脉搏与观测生命体征的对比试验。不过,成人和小儿研究都明确显示接受过培训的施救者徒手检查脉搏的错误率较高而且不利的是需要暂停 CPR。有一项研究,5 秒钟时间医务人员脉搏触诊的正确率为 78%,业余施救者为 47%,10 秒钟时间医务人员为 73%。
- 儿科研究证实,以 CAB 顺序开始拯救呼吸骤停患儿和 ABC 相比延误的时间很短(仅 5.74 秒)。尽管证据的确定性不高,还是一贯推荐 CAB 的顺序,这可能导致呼吸急救略有延迟,但同时也让心脏骤停处置方法在成人和儿童都是一致的。
# 高质量 CPR 的构成内容
| 高质量 CPR 构成内容的推荐意见 | COR/ LOE |
|---|---|
| 1. 婴幼儿和小儿心跳骤停实施心肺复苏胸外按压和呼吸急救都要做。 CPR using chest compressions with rescue breaths should be provided to infants and children in cardiac arrest | 1/ B-NR |
| 2. 如果施救者不想或者不会做婴幼儿和小儿的呼吸急救,推荐可只做胸外心脏按压。 For infants and children, if bystanders are unwilling or unable to deliver rescue breaths, it is recommended that rescuers should provide chest compressions only. | 1/ B-NR |
| 3. 每次按压后,施救者都要让胸廓完全回弹。 After each compression, rescuers should allow the chest to recoil completely。 | 1/ C-EO |
| 4. 对婴幼儿和小儿按压频率大约 100-120 次 / 分钟为宜。 It is reasonable to use a chest compression rate of ≈100–120/min for infants and children. | 2a/ C-LD |
| 5. 施救者对婴幼儿和小儿胸外按压深度至少达到胸廓前后径的 1/3 为宜,婴幼儿大约为 4 cm,小儿大约 5 cm。青春期儿童按压深度以 5 cm 以上,不超过 6 cm 的成人标准为宜。 For infants and children, it is reasonable for rescuers to provide chest compressions that depress the chest at least one third the anterior-posterior diameter of the chest, which equates to approximately 1.5 inches (4 cm) in infants to 2 inches (5 cm) in children. Once children have reached puberty, it is reasonable to use the adult compression depth of at least 5 cm but no more than 6 cm. | 2a/ C-LD |
| 6. 医务人员应当大约 2 分钟检查一次心律,用时不要超过 10 秒钟。 For healthcare providers, it is reasonable to perform a rhythm check, lasting no more than 10 s, approximately every 2 min. | 2a/ C-EO |
| 7. CPR 期间纯氧通气是合理的。 It is reasonable to ventilate with 100% oxygen during CPR. | 2a/ C-EO |
| 8. CPR 期间尚未建立高级气道时, 单人复苏按压通气比为 30:2,双人为 15:2。 When performing CPR without an advanced airway, it is reasonable for single rescuers to provide a compression-to-ventilation ratio of 30:2 and for 2 rescuers to provide a compression-to-ventilation ratio of 15:2. | 2a/ C-EO |
| 9. 婴幼儿和小儿 CPR 高级气道建立后,呼吸频率以 2-3 秒钟 1 次为宜(20-30 次 / 分),视年龄和病情而定。超过推荐的频率有可能会影响血流动力学。 When performing CPR in infants and children with an advanced airway, it may be reasonable to target a respiratory rate range of 1 breath every 2–3 s (20–30 breaths/min), accounting for age and clinical condition. Rates exceeding these recommendations may compromise hemodynamics. | 2b/ C-LD |
推荐意见的具体支持依据
- 儿童院外心跳骤停(OHCA)大型观察研究表明按压通气兼顾的 CPR 预后最佳,但婴幼儿无论采取何种复苏策略预后都不好。
- 仅做胸外按压的心肺复苏(CPR)比旁观者未行 CPR 的预后要好。
- 没有关于小儿 CPR 倚靠方面的研究。麻醉有创监测的研究表明,窦性心律时倚靠与心脏充盈压升高有关,导致冠脉灌注压下降。
- 儿科院内心跳骤停(IHCA)CPR 按压频率至少 100/min 可改善舒张压和收缩压。儿科 IHCA 一项多中心观察研究按压频率 100-120/min 的收缩压比大于 120/min 要高;低于 100/min 存活率高于 100-120/min ,中位数为 95/min,非常接近 100/mn。
- 3 项人体测量研究显示小儿胸廓前后径被按压三分之一不损伤胸腔内脏器。一项儿科 IHCA 观察研究显示 30 秒时长 CPR 间期中至少 60% 的时间按压深度超过 5 cm 能改善自主循环恢复(ROSC)率和 24 小时存活率。
- 当有监护仪或 AED 可用时,推荐每 2 分钟简要检查一次心律。
- 尚无阐述婴幼儿和儿童不同吸氧浓度效果的人体研究。
- 最佳按压通气比例尚不清楚。儿童 OHCA 大型观察研究显示无论 15:2 还是 30:2 的按压通气 CPR 都比单纯按压预后要好。
- 一项小规模多中心儿科气管插管患儿的观察研究发现,通气频率与 ROSC 成功率和生存率有关(<1 岁至少 30 次呼吸 / 分钟,年长患儿至少 25/min)。但是增加呼吸频率能降低患儿的收缩压。建立高级气道的患儿持续心脏按压时的最佳通气频率的证据是有限的,尚需进一步研究。
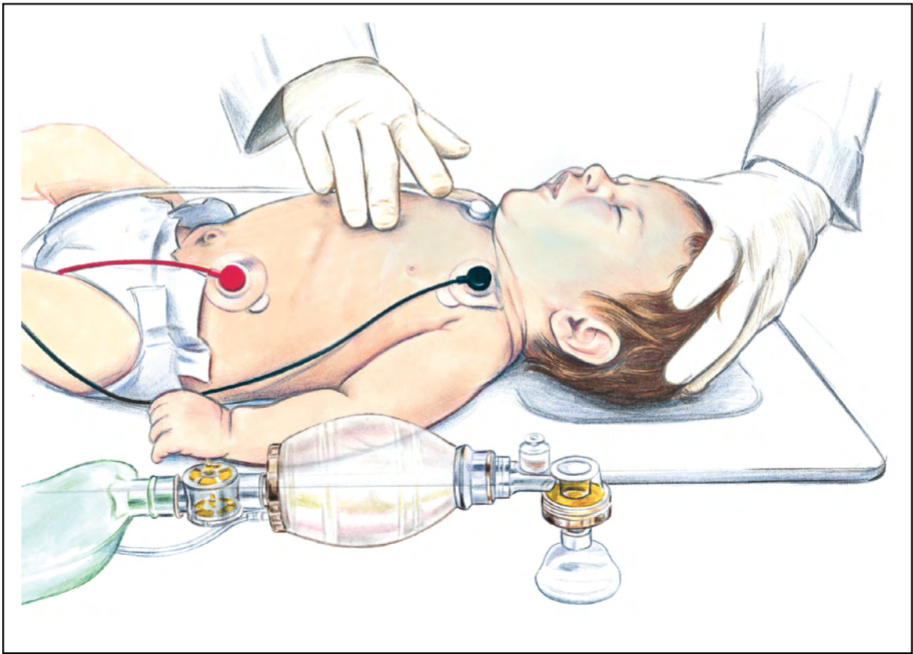
图.2 两指胸外按压(适用于单人复苏,便于通气按压切换)
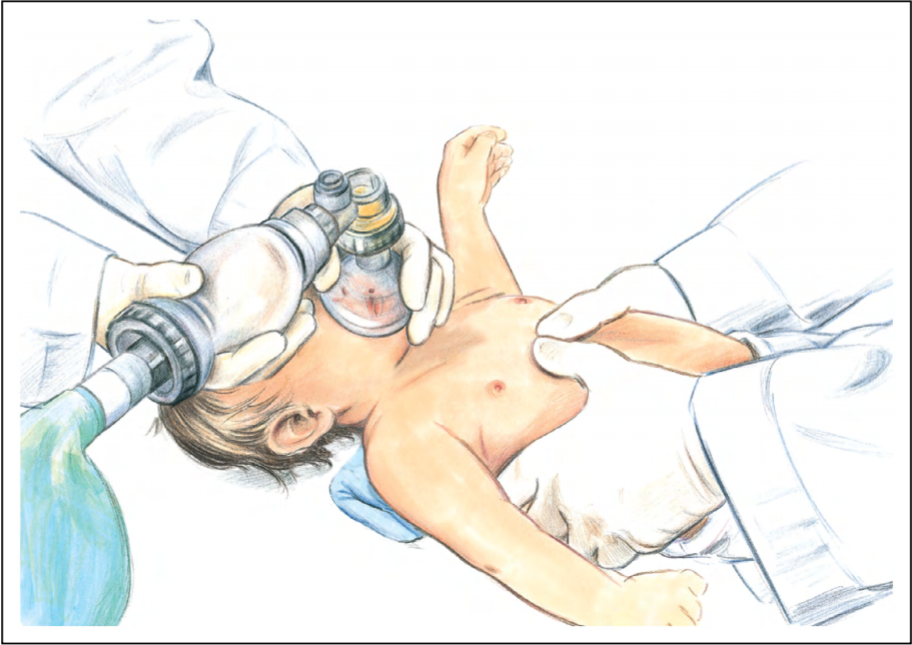
图.3 双手两拇指环绕按压法(适合双人,一人通气一人按压)
# CPR 手法
| 关于 CPR 手法的推荐意见 | COR/ LOE |
|---|---|
| 1. 对婴幼儿,单人复苏(无论业余的还是医务人员)应当用一只手的两根手指(图.2)或 2 个拇指按压两乳连线以下的胸骨。 For infants, single rescuers (whether lay rescuers or healthcare providers) should compress the sternum with 2 fingers (Figure 2) or 2 thumbs placed just below the intermammary line. | 1/ C-LD |
| 2. 对婴幼儿,双人复苏时推荐双手拇指环绕按压技术(图.3)。如果施救者手的大小不能环绕患儿胸廓,就用两指按压胸廓。 For infants, the 2-thumb–encircling hands technique (Figure 3) is recommended when CPR is provided by 2 rescuers. If the rescuer cannot physically encircle the victim’s chest, compress the chest with 2 fingers. | 1/ C-LD |
| 3. 对于小儿,单手或双手按压胸廓都行。 For children, it may be reasonable to use either a 1- or 2-hand technique to perform chest compressions. | 2b/ C-LD |
| 4. 对于婴幼儿,如果施救者按压深度达不到指南的推荐(至少胸廓前后径的 1/3),可用单手的手掌跟按压。 For infants, if the rescuer is unable to achieve guideline recommended depths (at least one third the anterior-posterior diameter of the chest), it may be reasonable to use the heel of 1 hand. | 2b/ C-EO |
推荐意见的具体支持依据
- 一项人体测量和 3 项放射学研究发现,手指刚好按在两乳连线下方为心脏按压效果最佳。一项儿科观察研究发现按压胸骨下 1/3 时的血压比胸骨中 1/3 时的更高。
- 系统性综述认为双手两拇指环绕按压手法比单手两指手法能更好地改善 CPR 质量,尤其是按压深度。但最近的人体模型研究发现前者的胸外按压分数(实施胸外按压的时间所占心跳骤停时间的百分比)更低,同时胸廓回弹不充分,尤其是单人复苏时。
- 在儿童,单手还是双手 CPR 的预后更佳没有儿科的具体临床数据。在人体模型研究,双手技术能增加按压深度、按压力度,复苏人员不易疲劳。
- 还没有对比单手和双手拇指环绕按压手法的婴幼儿人体研究。
# CPR 支撑面
| 关于 CPR 支撑面的推荐意见 | COR/ LOE |
|---|---|
| 1. 院内心跳骤停(IHCA)期间,如果病床有 “CPR 模式”,就打使用”CPR 模式 “来提高床垫的硬度。 During IHCA, when available, activate the bed’s “CPR mode” to increase mattress stiffness. | 1/ C-LD |
| 2. 应该在坚硬的平面上实施胸外按压。 It is reasonable to perform chest compressions on a firm surface. | 1/ C-LD |
| 3. 院内心跳骤停期间,应该使用背板来增加胸外按压的深度。 During IHCA, it is reasonable to use a back- board to improve chest compression depth. | 1/ C-LD |
推荐意见的具体支持依据
- 人体模型研究显示床垫压缩的范围占总按压深度的 12-57%,床垫越软压缩得越多。这导致胸骨下移减少,有效胸外按压深度降低。
- 一些人体模型研究和一项病案报道提出,即便在较软的平面上有效按压深度也是可以达到的,前提是 CPR 人员增加总的按压深度来抵消床垫的压缩。
- Meta 分析显示,人体模型放在床垫或床上 CPR 时,使用背板按压深度可以增加 3 mm (95% CI 1–4 mm)。

图.4 业余施救人员儿童基础生命支持
注:AED,自动体外除颤仪;BLS,基础生命支持;CPR,心肺复苏;EMS,急救医疗服务
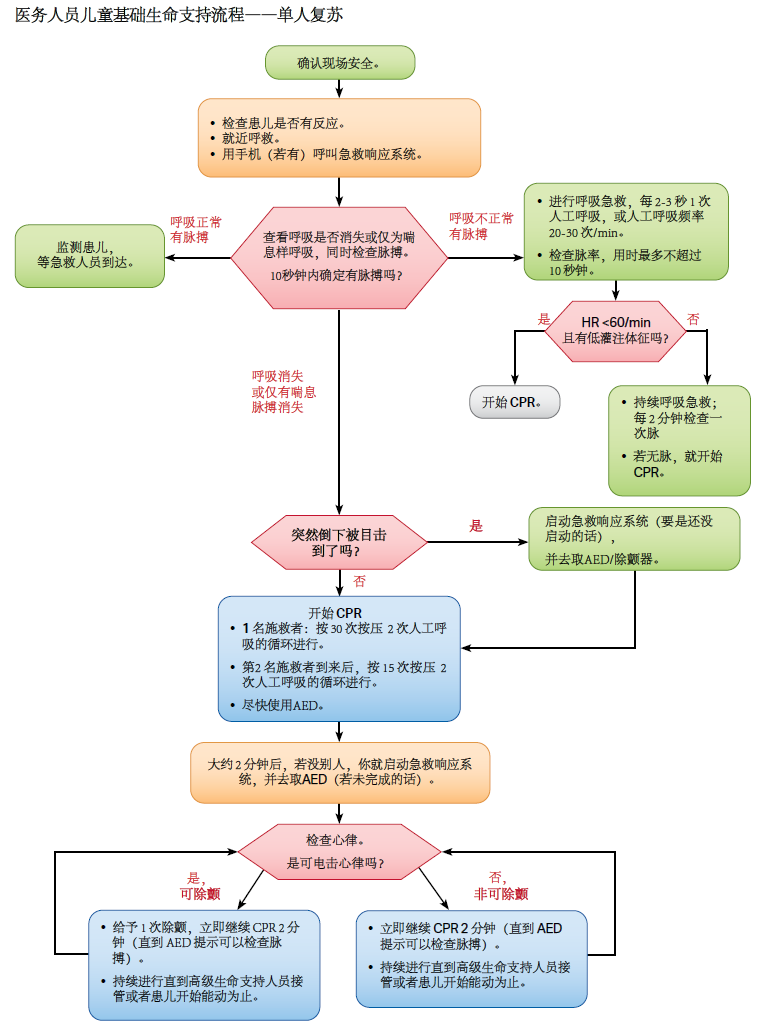
图.5 医务人员儿童基础生命支持流程 —— 单人复苏 (预览 下载)
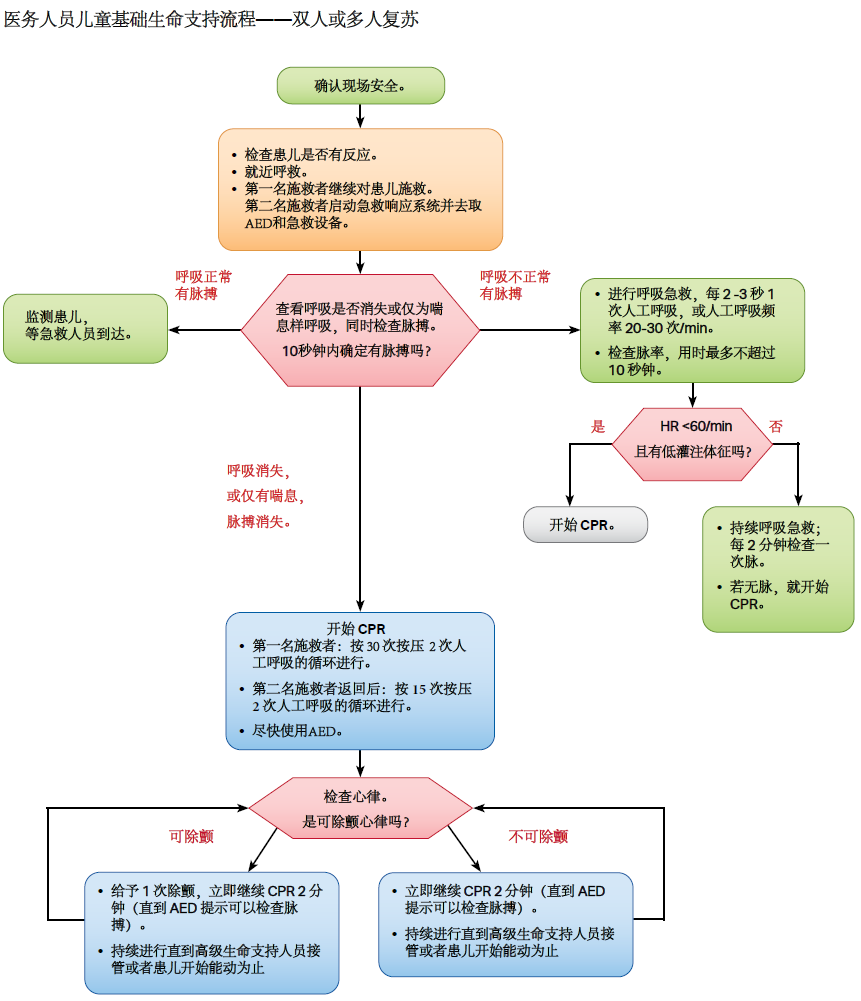
图.6 医务人员儿童基础生命支持流程 —— 双人或多人复苏 (预览下载)
# 打开气道
| 打开气道的推荐意见 | COR/ LOE |
|---|---|
| 1. 除非怀疑颈椎损伤,使用仰头抬颌法打开气道。 Unless a cervical spine injury is suspected, use a head tilt–chin lift maneuver to open the airway. | 1/ C-LD |
| 2. 对怀疑颈椎损伤的创伤患儿,使用托举下颌的方法打开气道,避免头后仰。 For the trauma patient with suspected cervical spinal injury, use a jaw thrust without head tilt to open the airway. | 1/ C-EO |
| 3. 对怀疑颈椎损伤的创伤患儿,如果托举下颌的方法不能打开气道,就用仰头抬颌法。 For the trauma patient with suspected cervical spinal injury, if the jaw thrust does not open the airway, use a head tilt–chin lift maneuver. | 1/ C-EO |
推荐意见的具体支持依据
- 没有直接证据阐明打开和维持气道开放的理想方法。一项回顾性研究在 MRI 诊断中对新生儿和较小的婴儿头后仰的各种角度进行了评估,回归分析结果显示头后仰 144-150 度气道开放程度最大。
- 没有对托举下颌和仰头抬颌开放气道手法进行比较的儿科研究,但广泛认为托举下颌是有效的开放气道的方法,理论上该手法比仰头抬颌法能减少颈椎的移动。
- 没有儿科研究评价在怀疑颈椎损伤的创伤患儿用仰头抬颌法打开气道的影响。但如果托举下颌不能打开气道进行有效通气,鉴于开放气道的重要性,推荐使用仰头抬颌手法。
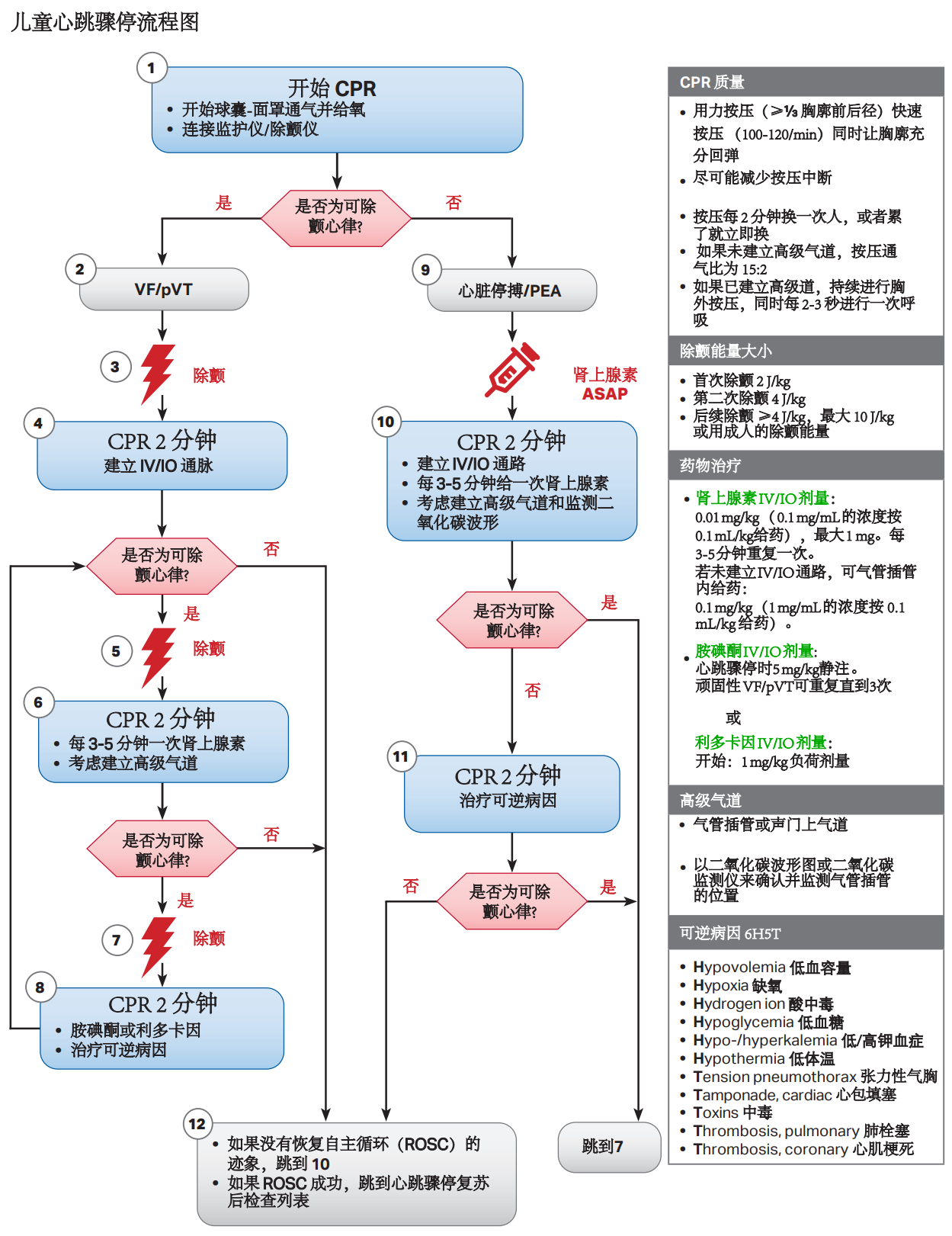
# 6H5T 记忆口诀
低温低糖钾氢氧,心肺栓塞填毒气。
谐音记忆:
低体温低血容量低血糖开着车去加氢气和氧气, 心肺有栓塞再添上吸了毒气你看怎么救活他
# CPR 过程中建立高级气道
多数儿童心跳骤停是呼吸恶化引起的。儿童复苏的基础是气道管理和确保通气。尽管多数患儿用球囊面罩能够成功通气,但这种方法需要中段心脏按压,而且存在误吸和气压伤风险。
建立高级气道,如放置声门上气道(SGA)或气管插管(ETI),能改善通气效果、降低误吸风险、不中断心脏按压。但是,建立人工气道会中断心脏按压,或许会有导管移位。建立高级气道需要专门的设备和会插管的人员,不经常给儿童插管的专业人员可能会有难度。
| CPR 过程中建立高级气道的推荐意见 | COR/ LOE |
|---|---|
| 1. 儿童院外心跳骤停的救治中球囊面罩通气和高级气道(SGA 和 ETI)措施效果相当。 Bag-mask ventilation is reasonable compared with advanced airway interventions (SGA and ETI) in the management of children during cardiac arrest in the out-of-hospital setting. | 2a/ C-LD |
推荐意见的具体支持依据
一些研究显示 OHCA 患儿气管插管和球囊面罩通气达到的神经预后良好的生存率和存活出院率是一样的,声门上气道和球囊面罩通气的比较结果也一样。SGA 和 ETI 两者的预后指标没有差别。比较 IHCA 救治中球囊面罩通气和 ETI 的数据有限,没有院内 SGA 的研究。证据不足以支持作出 IHCA 使用高级气道的推荐意见。一些特定情况和人群早期建立高级气道可能是有益的。
# CPR 期间用药
血管活性药物,如肾上腺素,在心跳骤停期间恢复自主循环,通过优化冠脉灌注和维持脑灌注起作用,但是否有益和最佳给药时机尚不清楚。抗心律失常减少除颤后室颤(VF)和无脉室速(pVT)复发,并有助于成功除颤。现有证据不支持常规应用碳酸氢钠和钙剂。但是,在有些特定情况下是有给药指征的,如电解质紊乱和某些药物中毒。儿童药物剂量是按体重计算的,紧急情况下体重常常很难知道。在得不到实际体重时有许多估测体重的方法可用。
# 心跳骤停期间的用药
| 心跳骤停期间用药的推荐意见 | COR/ LOE |
|---|---|
| 1. 对任何情况下的患儿,都应使用肾上腺素。静脉 / 骨髓腔内(IV/IO)给药优于气管插管内(ETT)给药。 For pediatric patients in any setting, it is reasonable to administer epinephrine. IV/ IO is preferable to endotracheal tube (ETT) administration. | 2a/ C-LD |
| 2. 对任何情况下的患儿,都应在开始心脏按压 5 分钟内给予第一剂肾上腺素。 For pediatric patients in any setting, it is reasonable to administer the initial dose of epinephrine within 5 min from the start of chest compressions. | 2a/ C-LD |
| 3. 对任何情况下的患儿,都应每 3-5 分钟给一次肾上腺素,直至成功恢复自主循环(ROSC)。 For pediatric patients in any setting, it is reasonable to administer epinephrine every 3–5 min until ROSC is achieved. | 2a/ C-LD |
| 4. 对可除颤的顽固性室颤 / 无脉室速(VF/pVT),胺碘酮和利多卡因都可用。 For shock-refractory VF/pVT, either amiodarone or lidocaine may be used. | 2b/ C-LD |
| 5. 儿童心跳骤停无高钾血症或无钠通道阻滞剂(如三环抗抑郁药)中毒者不推荐常规使用碳酸氢钠。 Routine administration of sodium bicarbonate is not recommended in pediatric cardiac arrest in the absence of hyperkalemia or sodium channel blocker (eg, tricyclic antidepressant) toxicity. | 3:Harm/ B-NR |
| 6. 儿童心跳骤停无明确低钙血症、钙通道阻滞剂过量、高镁血症、高钾血症者不推荐常规应用钙剂。 Routine calcium administration is not recommended for pediatric cardiac arrest in the absence of documented hypocalcemia, calcium channel blocker overdose, hypermagnesemia, or hyperkalemia. | 3:Harm/ B-NR| |
# 按体重计算复苏药物剂量
| 按体重计算复苏药物剂量的推荐意见 | COR/ LOE |
|---|---|
| 1. 对复苏药物剂量,推荐用儿童体重计算复苏药物用量,同时不要超过成人推荐剂量。 For resuscitation medication dosing, it is recommended to use the child’s body weight to calculate resuscitation drug doses while not exceeding the recommended dose for adults. | 1/ C-EO |
| 2. 要是可能的话,加上体型或人体测量数据能提高根据身高估计体重的精确性。 When possible, inclusion of body habitus or anthropomorphic measurements may improve the accuracy of length-based estimated weight. | 2b/ B-NR |
| 3. 如果不知道儿童的体重,可以考虑使用估测体重的身高带子和其他辅助工具来计算复苏药物的用量。 If the child’s weight is unknown, a body length tape for estimating weight and other cognitive aids to calculate resuscitation drug dosing and administration may be considered. | 2b/ C-LD |
# 室颤 / 无脉室速的治疗
从儿童到青春期室颤 / 无脉室速(VF/pVT)的风险稳定增加,不过始终不如成年人多见。导致心跳骤停的初始心律为 VF/pVT 者神经预后良好的出院存活率好于初始心律为不可除颤心律的心跳骤停。心跳骤停一开始可以是可除颤心律(原发 VF/pVT)也可以是复苏过程中出现的(继发性)。除颤是 VF/pVT 的确定性治疗。VF/pVT 持续时间越短,除颤越有可能恢复有灌注的心律。手动除颤仪和自动体外除颤仪(AEDs)都可用来治疗儿童 VF/pVT。如果是医务人员判断为可除颤心律选择手动除颤仪更好,因为可以根据患儿的体重选择除颤能量。AEDs 识别儿童可除颤心律的特异性较高。推荐双相除颤仪而非单相,因为终止 VF/pVT 所需的能量更低,副作用更少。许多 AEDs 配备有衰减(减小)能量大小的装置,适用于幼儿和小于 8 岁的儿童。
# 能量大小
| 能量大小的推荐意见 | COR/ LOE |
|---|---|
| 1. 单相或双相除颤仪开始的能量大小应当为 2-4 J/kg,不过为了便于教学,可以考虑 2 J/kg 的初始能量大小。 It is reasonable to use an initial dose of 2–4 J/kg of monophasic or biphasic energy for defibrillation, but, for ease of teaching, an initial dose of 2 J/kg may be considered. | 2a/ C-LD |
| 2. 对于顽固性 VF,增加除颤能量到 4 J/kg 可能是合理的。 For refractory VF, it may be reasonable to increase the defibrillation dose to 4 J/kg. | 2b/ C-LD |
| 3. 后续除颤能量水平,4 J/kg 大小为宜,也可以考虑更高的能量水平,但不要超过 10 J/kg 或成人最大剂量。 For subsequent energy levels, a dose of 4 J/kg may be reasonable, and higher energy levels may be considered, though not to exceed 10 J/kg or the adult maximum dose. | 2b/ C-LD |
# 协调电击与 CPR
| 协调电击与 CPR 的推荐意见 | COR/ LOE |
|---|---|
| 1. 进行 CPR 直到设备准备好放电。 Perform CPR until the device is ready to deliver a shock. | 1/ C-EO |
| 2. 推荐室颤 / 无脉室速患儿一次电击后立即进行胸外心脏按压。 A single shock followed by immediate chest compressions is recommended for children with VF/pVT. | 1/ C-EO |
| 3. 尽可能减少胸外按压中断。 Minimize interruptions of chest compressions. | 1/ C-EO |
# 除颤仪电极板大小、型号和位置
| 除颤仪电极板大小、型号和位置的推荐意见 | COR/ LOE |
|---|---|
| 1. 使用适合患儿胸廓的最大的电极板或自粘电极片,同时仍要保持两个电极很好地隔开。 Use the largest paddles or self-adhering electrodes that will fit on the child’s chest while still maintaining good separation between the pads/paddles. | 1/ C-EO |
| 2. 自粘电极片的粘贴位置可以是前侧位或前后位。 When affixing self-adhering pads, either anterior-lateral placement or anterior-posterior placement may be reasonable. | 1/ C-EO |
| 3. 可以认为电极板和自粘电极片释放的电能效果是一样的。 Paddles and self-adhering pads may be considered equally effective in delivering electricity. | 1/ C-EO |
# 除颤仪的种类
| 除颤仪电极板大小、型号和位置的推荐意见 | COR/ LOE |
|---|---|
| 1. AED 用于幼儿或 < 8 岁的患儿时,推荐打开除颤仪的儿科衰减装置。 When using an AED on infants and children <8 y old, use of a pediatric attenuator is recommended. | 1/ C-LD |
| 2. 受过培训的医务人员抢救婴儿时,明确为可除颤心律时推荐使用手动除颤仪。 For infants under the care of a trained healthcare provider, a manual defibrillator is recommended when a shockable rhythm is identified. | 1/ C-EO |
| 3. 如果无论手动除颤仪还是 AED 都没有配备儿科衰减装置,可以使用点击能量未经衰减的 AED。 If neither a manual defibrillator nor an AED equipped with a pediatric attenuator is available, an AED without a dose attenuator may be used. | 2b/ C-EO |
# 复苏质量评价
一开始就做到并维持高质量的 CPR 能改善自主循环恢复率、生存率、以及良好神经预后率,但是 CPR 质量考核结果通常不佳。可以使用无创和有创监测技术评价和指导 CPR 质量。CPR 期间有创动脉压监测能看到按压和药物对血压的影响。呼气末二氧化碳分压(ETCO2)既可以反应心输出量和通气效果也能反馈 CPR 质量。
ETCO2 陡然升高可能是早期恢复自主循环(ROSC)的征象。确保高质量 CPR 的培训体系中采用 CPR 反馈装置(如节拍、音频、影音设备)能提高按压频率、深度和回弹的质量。CPR 过程中用床旁超声诊断心跳骤停的可逆病因已得到认可,尤其是心脏超声。包括无创脑氧监测(如 CPR 时使用近红外光谱)在内的一些评价复苏质量的技术正在评估中。
| 复苏质量评价的推荐意见 | LOE/ COR |
|---|---|
| 1. 对心跳骤停时有持续有创动脉压监测的患儿,抢救人员应当以舒张压评价 CPR 质量。 For patients with continuous invasive arterial blood pressure monitoring in place at the time of cardiac arrest, it is reasonable for providers to use diastolic blood pressure to assess CPR quality. | 2a/ C-LD |
| 2. 可以考虑用呼气末二氧化碳分压(ETCO2)监测评价胸外按压质量,但指导儿童治疗的具体数值尚未确定。 ETCO2 monitoring may be considered to assess the quality of chest compressions, but specific values to guide therapy have not been established in children. | 2b/ C-LD |
| 3. 使用 CPR 反馈设备是复苏质量持续改进系统中的内容,施救者可以使用 CPR 反馈设备来达到最佳的按压频率和深度。 It may be reasonable for the rescuer to use CPR feedback devices to optimize adequate chest compression rate and depth as part of a continuous resuscitation quality improvement system. | 2b/ C-EO |
| 4. 当在场人员具有心脏超声资质时,可以考虑用心脏超声来诊断可治疗的心跳骤停原因,如心包填塞和心室充盈不好,但要对潜在获益与中断心脏按压的已知有害后果权衡利弊。 When appropriately trained personnel are available, echocardiography may be considered to identify potentially treatable causes of the arrest, such as pericardial tamponade and inadequate ventricular filling, but the potential benefits should be weighed against the known deleterious consequences of interrupting chest compressions. | 2b/ C-EO |
# 体外心肺复苏
体外心肺复苏(ECPR)定义不能成功维持患儿 ROSC 时迅速建立静动脉体外膜氧合(VA-ECMO)。该措施是资源密集型、复杂的多学科治疗,以往只限于有儿童心脏病专家的大规模儿科医疗中心。对特定患儿人群在经验丰富的专科中心决定实施 ECPR 已证明是成功的,特别是 IHCA 病因是可逆的。 ECRP 使用率是增长的,成人和儿童的单中心报道都说明将该项抢救措施普及到更广的人群有可能提高心跳骤停的存活率。
ERCP 尚无研究证明可以改善 OHCA 患儿的预后。
| 采用体外心肺复苏的推荐意见 | LOE/ COR |
|---|---|
| 1. 诊断为心脏病的院内心跳骤停患儿,在有 ECMO 诊疗方案、专家和设备的情况下可以考虑 ECPR。 ECPR may be considered for pediatric patients with cardiac diagnoses who have IHCA in settings with existing ECMO protocols, expertise, and equipment. | 2b/ C-LD |
# 心跳骤停复苏后的治疗和监测
心跳骤停成功复苏在恢复自主循环数天后可以进展为心跳骤停后综合征。心跳骤停后综合征包括:(1) 脑损伤,(2) 心肌功能障碍,(3) 全身缺血再灌注反应,(4) 持续病理生理下滑。心跳骤停后脑损伤仍然是成人和儿童致残致死的首要原因,因为大脑对缺血、充血、或水肿的耐受力差。儿童心跳骤停后治疗的焦点为预防、识别和治疗这些复杂的生理学改变,从而改善生存率和神经预后。
目标体温管理(Targeted temperature management ,TTM)指的是把患者体温持续维持在预先设定的狭窄范围内并持续监测体温。所有 TTM 模式都要避免发热。低温 TTM 旨在通过降低代谢需求、减少氧自由基的产生、以及减少细胞凋亡来治疗再灌注综合征。
识别和治疗各种影响预后的紊乱(诸如低血压、发热、癫痫、急性肾损伤等以及氧合、通气、电解质等异常)至关重要。
# 心跳骤停复苏后目标体温管理
| 心跳骤停复苏后目标体温管理的推荐意见 | LOE/ COR |
|---|---|
| 1. 推荐目标体温管理期间持续测量核心体温。 Continuous measurement of core temperature during TTM is recommended. | 1/ A |
| 2. 出生 24 h 至 18 岁的院外或院内心跳骤停仍然昏迷的婴儿和儿童,TTM 的温度要么先降到 36°C–37.5°C 后再进一步降至 32°C–34°C,要么就只是 36°C–37.5°C 这么一个目标。 For infants and children between 24 h and 18 yr of age who remain comatose after OHCA or IHCA, it is reasonable to use either TTM of 32°C–34°C followed by TTM of 36°C–37.5°C or only TTM of 36°C–37.5°C. | 2a/ B-R |
# 心跳骤停复苏后血压管理
| 心跳骤停复苏后血压管理的推荐意见 | LOE/ COR |
|---|---|
| 1. 恢复自主循环(ROSC)后,推荐静脉补液和 / 或应用血管活性药物维持收缩压大于其年龄的第 5 百分位数值。 After ROSC, we recommend that parenteral fluids and/or vasoactive drugs be used to maintain a systolic blood pressure greater than the fifth percentile for age. | 1/ C-LD |
| 2. 当具备条件时,推荐连续动脉血压监测以便发现和处置低血压。 When appropriate resources are available, continuous arterial pressure monitoring is recommended to identify and treat hypotension. | 1/ C-EO |
# 心跳骤停复苏后氧合与通气管理
| 心跳骤停复苏后氧合与通气管理的推荐意见 | LOE/ COR |
|---|---|
| 1. 恢复自主循环(ROSC)后,复苏者应当以能满足具体患者基础疾病需要的正常氧合为目标。 It may be reasonable for rescuers to target normoxemia after ROSC that is appropriate to the specific patient’s underlying condition. | 2b/ C-LD |
| 2. 复苏者应当降低供氧以氧合血红蛋白饱和度在 94% - 99% 为目标。 It may be reasonable for rescuers to wean oxygen to target an oxyhemoglobin saturation between 94% and 99%. | 2b/ C-LD |
| 3. 临床医生应当以满足具体患者基础疾病所需的二氧化碳分压 (Paco2) 为目标,尽量缩短患者严重高或低碳酸血症的时间。 It may be reasonable for practitioners to target a partial pressure of carbon dioxide (Paco2) after ROSC that is appropriate to the specific patient’s underlying condition, and limit exposure to severe hypercapnia or hypocapnia. | 2b/ C-LD |
# 心跳骤停复苏后脑电图监测和癫痫治疗
| 心跳骤停复苏后氧合与通气管理的推荐意见 | LOE/ COR |
|---|---|
| 1. 条件允许时,推荐连续脑电图(EEG)监测以发现心跳骤停后脑病持续未好转患者的癫痫发作。 When resources are available, continuous electroencephalography (EEG) monitoring is recommended for the detection of seizures following cardiac arrest in patients with persistent encephalopathy. | 1/ C-LD |
| 2. 心跳骤停后临床发作性癫痫应予治疗。 It is recommended to treat clinical seizures following cardiac arrest. | 1/ C-LD |
| 3. 心跳骤停后的非痉挛性癫痫状态应当请专家会诊予以治疗。 It is reasonable to treat nonconvulsive status epilepticus following cardiac arrest in consultation with experts. | 2a/ C-EO |
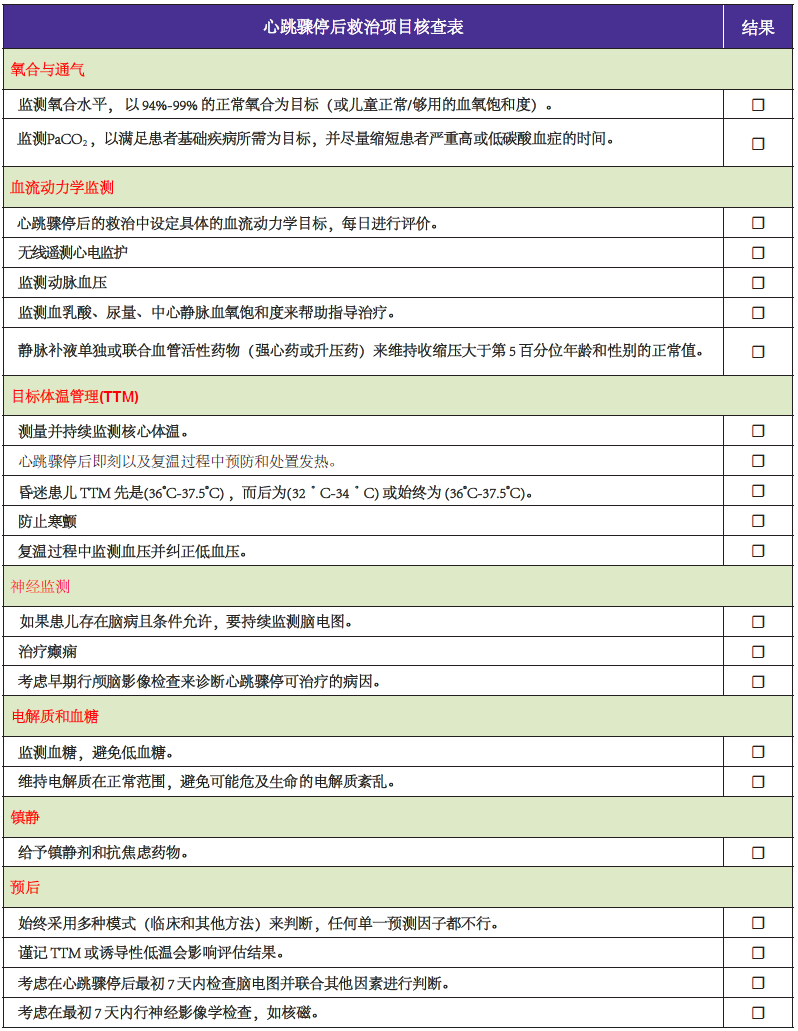
# 心跳骤停复苏后的预后判断
心跳骤停存活患儿早期可靠的预后判断是指导治疗、制定有效的计划、以及给患儿家属以支持的基础。医生依据患儿特征和心跳骤停的特点、复苏后的神经系统检查、化验结果、神经影像(如头 CT 和 MRI)、以及脑电图(EEG)进行预后判断。目前,在恢复自主循环(ROSC)后 的 24 - 48 小时内没有那个单一因子或者得到验证的判断方法可以准确预测预后是良好还是不佳。EEG、神经影像和血清标志物各自单独判断预后的准确性只能达到中等水平,在将其用于患者个体前还需要更多的证据。
| 心跳骤停复苏后预后判断的推荐意见 | LOE/ COR |
|---|---|
| 1. 心跳骤停复苏后第一周的 EEG 可以作为判断预后的一个因素,并辅以其他信息来提高准确性。 EEG in the first week post cardiac arrest can be useful as 1 factor for prognostication, augmented by other information. | 2a/ B-NR |
| 2. 医务人员应当用多种因素来预测心跳骤停存活婴儿和小儿的预后。 It is reasonable for providers to consider multiple factors when predicting outcomes in infants and children who survive cardiac arrests. | 2a/ B-NR |
| 3. 预测非致死性淹溺心跳骤停存活婴儿和小儿的预后时,医务人员要考虑多种因素。 It is reasonable for providers to consider multiple factors when predicting outcomes in infants and children who survive cardiac arrests after nonfatal drowning (ie, survival to hospital admission). | 2a/ B-NR |
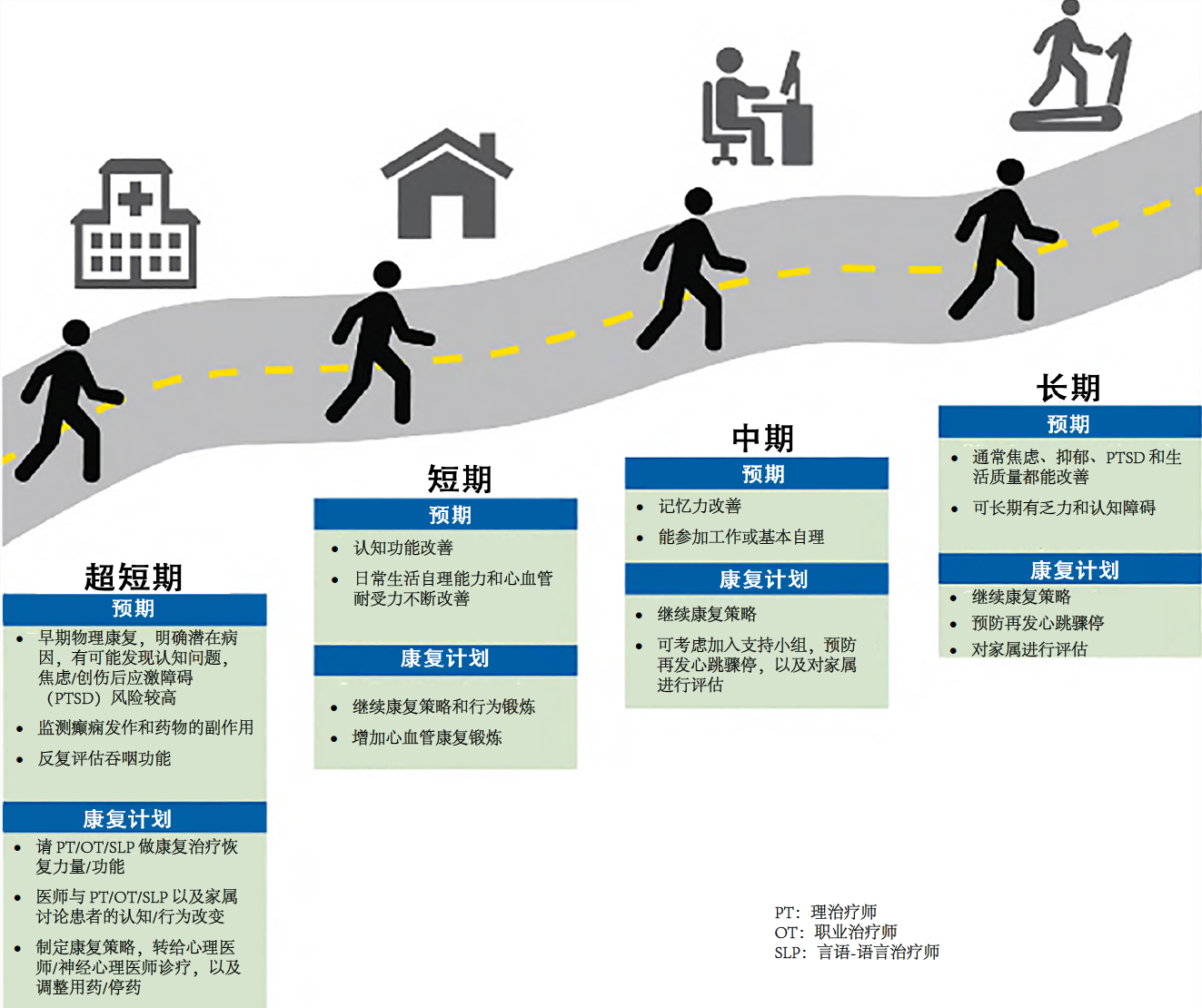
# 心跳骤停后康复
存活患儿短期和长期都面临着巨大风险,包括躯体、神经系统、认知、情感和社交障碍。许多 “预后相当不错” 的心跳骤停存活儿童存在不易察觉的持久性神经心理障碍。脑损伤对儿童发育的所有影响直到经年累月后可能才全部察觉。再者,心脏骤停复苏后患儿残疾需要护理人员照顾,所以不但影响患儿也给家庭造成负担。康复作为第六个环节被纳入到生存链中,是因为认识到了心跳骤停存活患者在以后数月到数年的时间可能需要持续的综合治疗、康复、护理员和社区帮扶。AHA 和 ILCOR 的最新声明强调了研究长期神经学预后和健康相关的生活质量预后的重要性。
| 心跳骤停复苏后预后判断的推荐意见 | LOE/ COR |
|---|---|
| 1. 推荐心跳骤停存活患儿接受康复治疗评估。 It is recommended that pediatric cardiac arrest survivors be evaluated for rehabilitation services. | 1/ C-LD |
| 2. 心跳骤停存活患儿至少应当在心跳骤停后的第一年转诊去进行反复的神经系统评估。 It is reasonable to refer pediatric cardiac arrest survivors for ongoing neurological evaluation for at least the first year after cardiac arrest. | 2a/ C_LD |
# 复苏时家属在场
过去 20 年,让家属在复苏现场的情况是增加的。多数被调查的父母表示希望复苏时在场。以前的证据表明患儿死亡时父母在场的焦虑和抑郁发生率更低而且悲伤行为是偏向积极的。
| 复苏时家属在场的推荐意见 | LOE/ COR |
|---|---|
| 1. 婴儿和小儿复苏时只要可行,就让家属选择是否在场。 Whenever possible, provide family members with the option of being present during the resuscitation of their infant or child. | 1/ B-NR |
| 2. 复苏过程家属在场时,安排组员对家属进行安慰,解答其问题,并支持他们是有益的。 When family members are present during resuscitation, it is beneficial for a designated team member to provide comfort, answer questions, and support the family. | 1/ B-NR |
| 3. 如果认为家属在场不利于复苏,应当礼貌地请人离场。 If the presence of family members is considered detrimental to the resuscitation, family members should be asked in a respectful manner to leave. | 1/ C-LD |
# 突发难以解释的心跳骤停的评估
肥厚性心肌病,冠脉异常,和心律失常是婴儿和小儿突发难以解释的心跳骤停的常见原因。突发难以解释的心跳骤停死亡的青少年超过 1/3 解剖时肉眼和显微镜都未见异常。尸检基因检测(“分子解剖学”)用于明确原因不明的突发心跳骤停的病因。除了给出心跳骤停的解释以外,基因诊断还可以诊断遗传性心脏病,如离子通道疾病和心肌病,可以对其他亲人进行筛查和采取预防措施。
| 复苏时家属在场的推荐意见 | LOE/ COR |
|---|---|
| 1. 所有突发原因不明心跳骤停死亡的婴儿、小儿和青少年,只要条件允许,都应不受妨碍地进行全面的尸体解剖,最好是由训练有素经验丰富的心血管病理专家完成。考虑恰当地保存生物检材进行基因分析来诊断是否有遗传性心脏病。 All infants, children, and adolescents with sudden unexpected cardiac arrest should, when resources allow, have an unrestricted, complete autopsy, preferably performed by a pathologist with training and experience in cardiovascular pathology. Consider appropriate preservation of biological material for genetic analysis to determine the presence of inherited cardiac disease. | 1/ B-NR |
| 2. 尸检未找到死因的患儿家属应转诊到有遗传性心脏病专家的能提供心脏遗传咨询的医疗机构或中心。 Refer families of patients who do not have a cause of death found on autopsy to a healthcare provider or center with expertise in inherited cardiac disease and cardiac genetic counseling. | 1/ B-NR |
| 3. 对于突发原因不明心跳骤停存活的婴儿、小儿和青少年,应采集完整病史和家族史(包括晕厥发作、癫痫、原因不明的事故或淹溺等病史,或 50 岁以前突发原因不明的死亡),查看以前的心电图,并请心脏专家会诊。 For infants, children and adolescents who survive sudden unexplained cardiac arrest, obtain a complete past medical and family history (including a history of syncopal episodes, seizures, unexplained accidents or drowning, or sudden unexpected death before 50 yr of age), review previous electrocardiograms, and refer to a cardiologist. | 1/ C-LD |
# 休克患者的复苏
休克是氧供不能满足组织代谢所需,可危及生命。儿童最常见的休克类型是低血容量休克、包括出血性休克。分布性、心原性、和梗阻性休克较少见。通常,多种类型休克可以同时存在;因此,医务人员要有警惕。心原性休克早期阶段诊断可能有困难,需要高度怀疑。
严重的休克持续不缓解将从代偿阶段进展为失代偿(低血压)状态。代偿机制有心动过速和外周血管阻力升高(血管收缩)以维持心输出量和终末器官灌注。一旦代偿机制失败,就会出现低血压和终末器官灌注不足的表现,如意识水平降低、尿量减少、乳酸酸中毒和大动脉波动减弱。
给予有限证据的早期静脉补液治疗脓毒性休克已经被广泛认可。最近几年,儿科脓毒症病死率下降,同期指南实施中也体现了早期抗生素和液体治疗的重要作用。脓毒性休克治疗的争议包括液体量和如何评估患者的反应,选用血管活性药物的时机,激素的使用,以及脓毒症相关心跳骤停治疗流程的修订。AHA 以前的指南包括许多疟疾、镰状细胞病和登革热休克综合症患者的研究;然而,这类患者应当专门对待,这些研究结果的推广到所有患者是有问题的。儿童失血性休克复苏指南正在更新中,因为复苏早期使用血制品的复苏方案使先晶体液后输血的模式受到质疑。但是,特定损伤类型的理想复苏策略通常是未知的。
# 休克的液体复苏
| 休克液体复苏的推荐意见 | LOE/ COR |
|---|---|
| 1. 医生应当在每次快速补液后重新评估患者液体反应性和液体过负荷征象。 Providers should reassess the patient after every fluid bolus to assess for fluid responsiveness and for signs of volume overload. | 1/ C-LD |
| 2. 选择等渗晶体液或胶体液进行初始复苏都是有效的。 Either isotonic crystalloids or colloids can be effective as the initial fluid choice for resuscitation. | 2a/ B-NR |
| 3. 平衡溶液或非平衡溶液作为初始复苏液体都是有效的。 Either balanced or unbalanced solutions can be effective as the fluid choice for resuscitation. | 2a/ B-NR |
| 4. 脓毒性休克患者,应当给予 10 或 20 ml/kg 液体,并反复评估。 In patients with septic shock, it is reasonable to administer fluid in 10-mL/kg or 20-mL/kg aliquots with frequent reassessment. | 2a/ C-LD |
# 脓毒性休克患儿的复苏
| 脓毒性休克患儿复苏的推荐意见 | LOE/ COR |
|---|---|
| 1. 对婴儿和小儿液体复苏难以纠正的脓毒性休克,开始输注血管活性药物应当选择肾上腺素或去甲肾上腺素。 In infants and children with fluid-refractory septic shock, it is reasonable to use either epinephrine or norepinephrine as an initial vasoactive infusion. | 2a/ C-LD |
| 2. 对脓毒症心跳骤停的婴儿和小儿,采用标准儿童高级生命支持流程为宜,不亚于任何针对脓毒症相关心跳骤停的专门方法。 For infants and children with cardiac arrest and sepsis, it is reasonable to apply the standard pediatric advanced life support algorithm compared with any unique approach for sepsis-associated cardiac arrest. | 2a/ C-LD |
| 3. 对婴儿和小儿液体治疗没有反应且需要血管活性药物支持的脓毒性休克,应当考虑使用应激剂量的激素。 For infants and children with septic shock unresponsive to fluids and requiring vasoactive support, it may be reasonable to consider stress-dose corticosteroids. | 2a/ B-NR |
| 4. 对婴儿和小儿液体难以纠正的脓毒性休克,如果不能使用肾上腺素和去甲肾上腺素,可以考虑用多巴胺。 In infants and children with fluid- refractory septic shock, if epinephrine or norepinephrine are unavailable, dopamine may be considered. | 2b/ C-LD |
# 心原性休克患儿的复苏
| 心原性休克患儿复苏的推荐意见 | LOE/ COR |
|---|---|
| 1. 对婴儿和小儿心原性休克,推荐尽早请专家会诊。 For infants and children with cardiogenic shock, early expert consultation is recommended. | 1/ C-EO |
| 2. 对婴儿和小儿心原性休克,静脉输注正性肌力药物可以使用肾上腺素、多巴胺、多巴酚丁胺、或米力农。 For infants and children with cardiogenic shock, it may be reasonable to use epinephrine, dopamine, dobutamine, or milrinone as an inotropic infusion. | 2b/ C-EO |
# 创伤失血性休克患儿的复苏
| 创伤失血性休克患儿复苏的推荐意见 | LOE/ COR |
|---|---|
| 1. 对创伤后失血性休克低血压的婴儿和小儿,可以的话应当输注血制品,而非不停地用晶体液进行容量复苏。 Among infants and children with hypotensive hemorrhagic shock following trauma, it is reasonable to administer blood products, when available, instead of crystalloid for ongoing volume resuscitation. | 2a/ C-EO |
# 呼吸衰竭的治疗
在患者呼吸不够时就会发生呼吸衰竭,并导致氧合和通气障碍。发生的原因有呼吸调控紊乱、上气道梗阻、下气道梗阻、呼吸肌肉衰竭、或肺实质疾病。呼吸消失或较弱时予以辅助通气,解除气道异物梗阻(foreign body airway ob- struction,FBAO),以及阿片类药物过量时应用纳洛酮是能挽救生命的。
窒息(如 FBAO)和中毒是婴儿和小儿的首要死因。气球、食物(如热狗、坚果、葡萄),以及家庭中的小物件是小儿 FBAO 最常见的原因,婴儿则最常见的是液体。辨别 FBAO 是轻度(患儿咳嗽并且能发声)还是重度(患儿不能发声)非常重要。轻度 FBAO 可以尝试通过咳嗽解除梗阻,但重度需要采取处置措施。
2017 年美国,阿片重度导致 15 岁以下儿童死亡 79 例,15 - 24 岁死亡 4094 例。纳洛酮可以逆转致幻剂过量导致的呼吸抑制,2014 年美国食品药品监管局批准施救者和医务人员可以使用纳洛酮自动注射针。也可使用纳洛酮鼻内给药设备。
# 呼吸微弱脉搏尚存的治疗
| 治疗呼吸微弱脉搏尚存的推荐意见 | LOE/ COR |
|---|---|
| 1. 对有脉搏但呼吸用力消失或微弱的婴儿和小儿,进行呼吸急救。 For infants and children with a pulse but absent or inadequate respiratory effort, provide rescue breathing. | 1/ C-EO |
| 2. 对有脉搏但呼吸用力消失或微弱的婴儿和小儿,应当每 2- 3 秒(20 - 30 次 / 分)给予 1 次通气。 For infants and children with a pulse but absent or inadequate respiratory effort, it is reasonable to give 1 breath every 2 to 3 s (20–30 breaths/min). | 2a/ C-EO |
# 气道异物梗阻
| 气道异物梗阻的推荐意见 | LOE/ COR |
|---|---|
| 1. 如果儿童 FBAO 是轻度的,让患儿咳嗽来清除气道,同时观察有无严重 FBAO 的征象。 If the child has mild FBAO, allow the victim to clear the airway by coughing while observing for signs of severe FBAO. | 1/ C-LD |
| 2. 对严重 FBAO 的儿童,进行腹部冲击(哈姆立克急救法)直到异物排除或患儿没有反应。 For a child with severe FBAO, perform abdominal thrusts until the object is expelled or the victim becomes unresponsive. | 1/ C-LD |
| 3. 对严重 FBAO 的婴儿和小儿,先按压胸廓 5 次再叩击后背 5 次,反复做直到异物排除或患儿没有反应。 For an infant with severe FBAO, deliver repeated cycles of 5 back blows (slaps) followed by 5 chest compressions until the object is expelled or the victim becomes unresponsive. | 1/ C-LD |
| 4. 如果婴儿和小儿严重 FBAO 变得没有反应时,开始心肺复苏要首先胸外心脏按压(无须检查脉搏)。2 分钟 CPR 后,如果还没人启动急救响应系统就启动它。 If the infant or child with severe FBAO becomes unresponsive, start CPR beginning with chest compressions (do not perform pulse check). After 2 min of CPR, activate the emergency response system if no one has done so. | 1/ C-LD |
| 5. 对心肺复苏的 FBAO 婴儿和小儿,打开气道进行人工呼吸时要清除所有可见异物。 For the infant or child with FBAO receiving CPR, remove any visible foreign body when opening the airway to provide breaths. | 1/ C-LD |
| 6. 不要盲目用手掏。 Do not perform blind finger sweeps. | 3 有害 / C-LD |
# 阿片类药物相关的呼吸心跳骤停
| 气道异物梗阻的推荐意见 | LOE/ COR |
|---|---|
| 1. 对呼吸骤停患儿,呼吸急救(人工呼吸)或球囊面罩通气应当持续到自主呼吸恢复,而且如果自主呼吸没有恢复应当继续标准的儿童基础和高级生命支持措施。 For patients in respiratory arrest, rescue breathing or bag-mask ventilation should be maintained until spontaneous breathing returns, and standard pediatric basic or advanced life support measures should continue if return of spontaneous breathing does not occur. | 1/ C-LD |
| 2. 对明确或怀疑心跳骤停的患儿,没有证据证明使用纳洛酮有益,应当优先采取标准复苏措施而非给予纳洛酮,关注点放在高质量 CPR 上(心脏按压和通气)。 For patients known or suspected to be in cardiac arrest, in the absence of a proven benefit from the use of naloxone, standard resuscitative measures should take priority over naloxone administration, with a focus on high- quality CPR (compressions plus ventilation). | 1/ C-EO |
| 3. 业余的以及接受过培训的施救者在等待患儿对纳洛酮或其他措施出现反应的同时抓紧启动急救响应系统的启动。 Lay and trained responders should not delay activating emergency response systems while awaiting the patient’s response to naloxone or other interventions. | 1/ C-EO |
| 4. 对怀疑阿片类药物过量的确定有脉搏但呼吸异常或仅有喘息样呼吸(如,呼吸停止)的患儿,除了给予标准儿童基础或高级生命支持外,施救者还应当给予纳洛酮肌注或鼻内给药。 For a patient with suspected opioid overdose who has a definite pulse but no normal breathing or only gasping (ie, a respiratory arrest), in addition to providing standard pediatric basic life support or advanced life support, it is reasonable for responders to administer intramuscular or intranasal naloxone. | 1/ C-LD |
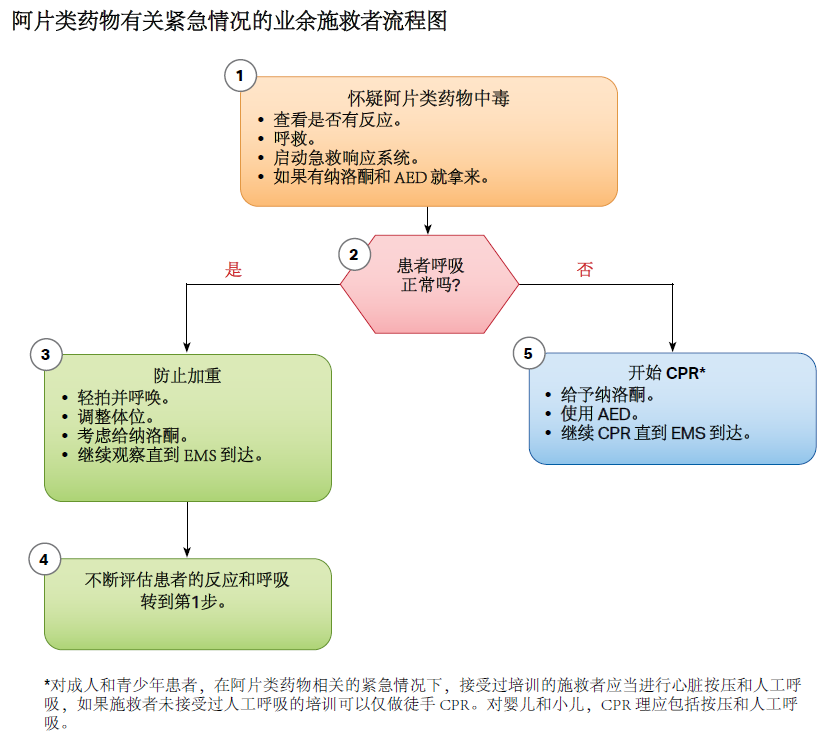
图.10 阿片类药物有关紧急情况的业余施救者流程图 (查看 PDF 下载)
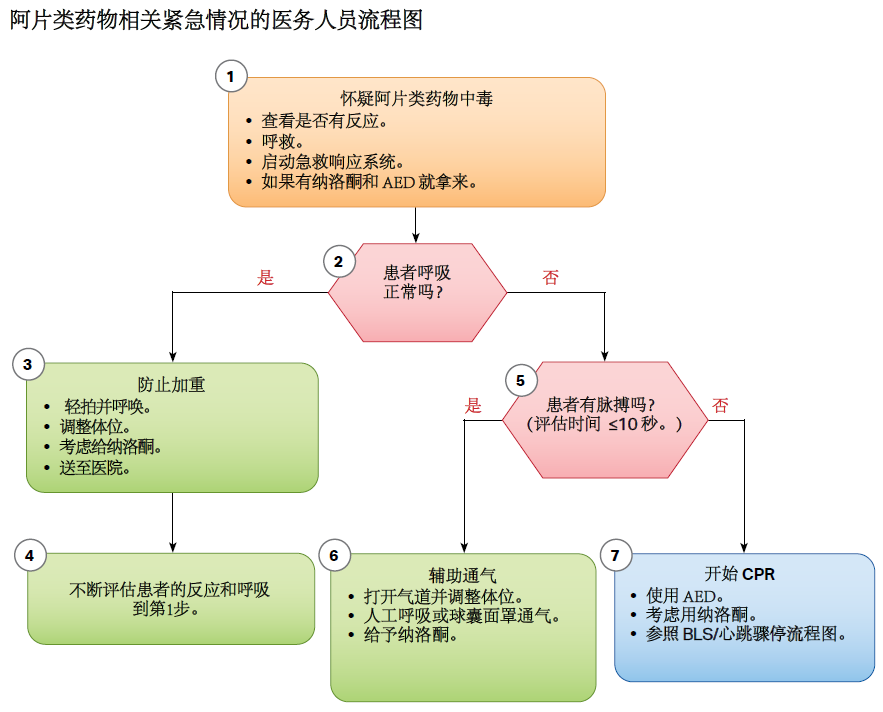
图.11 阿片类药物有关紧急情况的医务人员流程图 (查看 PDF 下载)
# 气管插管
儿童气管插管选择合适的设备和药物很关键。以前对小儿更愿意使用无套囊的气管插管导管,因为正常儿童声门下气道较狭窄,在插管远端解剖上会形成封闭。紧急情况下肺顺应性差,有可能需要将无套囊导管更换为有套囊的。带套囊导管能提高二氧化碳波形描计的精确性,减少更换插管的需要(导致再插管的风险较高,或者会耽误胸外心脏按压),且能提高气道压力和输送的潮气量。然而,套囊的高压力能导致气道黏膜损伤。尽管一些研究明确了带套囊导管的使用实际上气道损伤是减少的,因为减少了插管的更换,但必须小心选择正确的导管型号以及套囊充气后的压力。气管插管套囊的压力在转运过程中会随着海拔高度以及气道水肿而变化。
插管属于高危操作。依据患者的血流动力学、呼吸力学、以及气道状况,插管过程中心跳骤停的风险可能会增加。所以,插管之前复苏到位很关键。
球囊面罩通气和气管插管时压迫环状软骨在以前常用来降低胃内容物返流吸入气道的风险,但现在的共识认为压迫气道可能会影响球囊面罩通气和成功插管。
对心跳有灌注的患者用听诊呼吸音、插管上有雾气、或胸廓起伏确认气管插位置都不可靠。无论是比色检测仪还是二氧化碳波形仪(ETCO2)都可用于判断气管导管最开始的位置。低心输出量或心跳骤停时肺血流减少患者,ETCO2 将会不准。
# 气管插管使用带套囊的气管插管导管
| 气管插管使用带套囊气管插管导管的推荐意见 | LOE/ COR |
|---|---|
| 1. 使用带套囊的气管插管导管时,要注意插管的型号、位置、以及套囊充气后的压力(通常 < 20 -25 cm H2O)。 When a cuffed ETT is used, attention should be paid to ETT size, position, and cuff inflation pressure (usually <20–25 cm H2O). | 1/ C-EO |
| 2. 婴儿和小儿气管插管应当选择带套囊的气管插管导管而不是无套囊的。 It is reasonable to choose cuffed ETTs over uncuffed ETTs for intubating infants and children. | 2a/ C-LD |
# 气管插管时按压环状软骨
| 气管插管按压环状软骨的推荐意见 | LOE/ COR |
|---|---|
| 1. 球囊面罩通气时可考虑压迫环状软骨来避免胃扩张。 Cricoid pressure during bag-mask ventilation may be considered to reduce gastric insufflation. | 2b/ C-LD |
| 2. 儿童气管插管不推荐常规压迫环状软骨。 Routine use of cricoid pressure is not recommended during endotracheal intubation of pediatric patients. | 3:无益 / C-LD |
| 3. 如果在按压环状软骨时妨碍了通气或气管插管的速度或者造成插管不便,就松开。 If cricoid pressure is used, discontinue if it interferes with ventilation or the speed or ease of intubation. | 3:有害 / C-LD |
# 阿托品在气管插管的使用
| 气管插管使用阿托品的推荐意见 | LOE/ COR |
|---|---|
| 1. 紧急气管插管当心动过缓发生风险较高时(如给予琥珀酰胆碱时),可以预先使用阿托品预防心动过缓。 It may be reasonable for practitioners to use atropine as a premedication to prevent bradycardia during emergency intubations when there is higher risk of bradycardia (eg, when giving succinylcholine). | 2b/ C-LD |
| 2. 紧急气管插管前给予阿托品时,可用剂量为 0.02 mg/kg,无最小剂量限制。 When atropine is used as a premedication for emergency intubation, a dose of 0.02 mg/kg of atropine, with no minimum dose, may be considered. | 2b/ C-LD |
(注:阿托品无最小剂量限制意思是可以低于 0.1 mg / 次)。
# 对已建立高级气道的患儿监测呼气二氧化碳
| 气管插管使用阿托品的推荐意见 | LOE/ COR |
|---|---|
| 1. 对有心跳有灌注的婴儿和小儿,任何情况下确认气管导管位置都要用呼气末 CO2 检测 。 In all settings, for infants and children with a perfusing rhythm, use exhaled CO2 detection (colorimetric detector or capnography) for confirmation of ETT placement. | 1/ C-LD |
| 2. 对有心跳有灌注的婴儿和小儿,院外、院内、医院之间转运过程中监测呼末 CO2 (比色仪或二氧化碳波形仪)是有用的。 In infants and children with a perfusing rhythm, it is beneficial to monitor exhaled CO2 (colorimetric detector or capnography) during out-of-hospital and intra/interhospital transport. | 2a/ C-LD |
# 心动过缓的治疗
导致血流动力学障碍的心动过缓可能是心跳骤停的先兆,即便是可触及脉搏。因此,心率小于 60 次 / 分的心动过缓要抓紧评估是否有心肺功能障碍。若有心肺功能障碍,对患儿的诊疗一开始就要同时查找病因,并给于维持气道开放、通气、以及氧合的处置。如果进行了有效的氧合与通气心动过缓导致的心肺功能衰竭仍然存在,应当立即开始 CPR。心动过缓进展为无脉的心跳骤停前就进行 CPR 的患儿预后较好。应当识别心动过缓可纠正的病因(如缺氧、低血压、低血糖、低体温、酸中毒,或毒物),并立即处置。
| 治疗心动过缓的推荐意见 | LOE/ COR |
|---|---|
| 1. 如果心动过缓的原因是迷走张力增加或原发房室传导阻滞(如,除外缺氧等继发因素),给予阿托品。 If bradycardia is due to increased vagal tone or primary atrioventricular conduction block (ie, not secondary to factors such as hypoxia), give atropine. | 1/ C-LD |
| 2. 如果进行了有效通气供氧心率仍然<60 次 / 分且伴有心肺功能障碍,开始 CPR。 If the heart rate is <60 beats/min with cardiopulmonary compromise despite effective ventilation with oxygen, start CPR. | 1/ C-LD |
| 3. 如果其他因素(如缺氧)纠正后心动过缓仍持续存在或仅仅短暂好转,给予肾上腺素静注 / 骨髓腔注射(IV/IO)。如果没有建立 IV/IO 通路,要是有气管插管就插管内给药。 If bradycardia persists after correction of other factors (eg, hypoxia) or responds only transiently, give epinephrine IV/IO. If IV/IO access is not available, give endotracheally if present. | 1/ C-EO |
| 4. 如果心动过缓时完全心脏传导阻滞或窦房结功能障碍导致的且对通气、氧合、胸外心脏按压以及药物没有反应,可以考虑紧急经皮起搏,尤其是先天性或后天性心脏病患儿。 Emergency transcutaneous pacing may be considered if bradycardia is due to complete heart block or sinus node dysfunction unresponsive to ventilation, oxygenation, chest compressions, and medications, especially in children with congenital or acquired heart disease. | 2b/ C-LD |
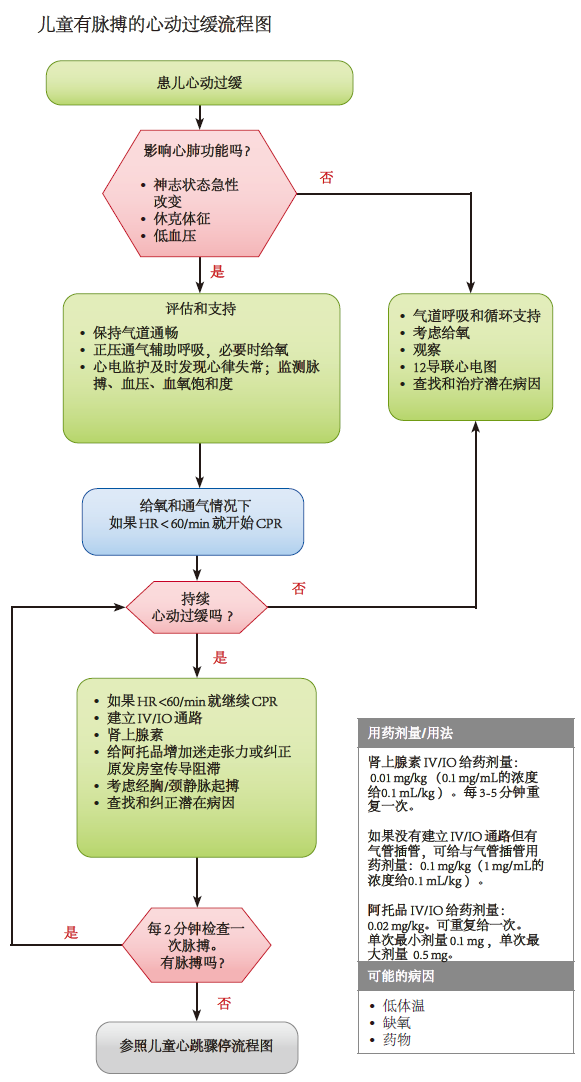
图.12 儿童有脉搏的心动过缓流程图 (查看 PDF 下载)
# 快速心律失常
通常,折返环引起的窄综合波快速型心律失常(QRS 波时限 ≤ 0.09 秒)最常见,虽然有时也有其他机制(如,异位房性心动过速,房颤)。通常宽综合波快速型心动过速(QRS 波时限 > 0.09 秒)的机制有多种,包括室上性心动过速(SVT)伴差传或室性心动过速。
儿童室上性心动过速对血流动力学的影响各异,少数患儿可有心肺功能障碍(如神志改变、休克体征,低血压)。血流动力学稳定的患儿,折返性室上性心动过速通常能被迷走神经刺激所终止。婴儿和小儿迷走神经刺激没有反应可触及脉搏的室上性心动过速的治疗首选药物仍然是腺苷。血流动力学稳定的宽 ORS 波心动过速和一开始治疗成功后又复发的室上性心动过速,请专家会诊进行病因诊断和个体化治疗非常重要。
血流动力学不稳定的室上性心动过速或者宽 QRS 波心动过速应当考虑同步电复律。
# 有脉搏的室上性心动过速的治疗
| 治疗有脉搏的室上性心动过速的推荐意见 | LOE/ COR |
|---|---|
| 1. 如果静脉 / 骨髓腔(IV/IO)通路已经建立,推荐予腺苷治疗 SVT。 If IV/IO access is readily available, adenosine is recommended for the treatment of SVT. | 1/ C-LD |
| 2. 血流动力学稳定对迷走神经刺激或腺苷静注没有反应的 SVT,推荐请专家会诊。 For hemodynamically stable patients whose SVT is unresponsive to vagal maneuvers and/or IV adenosine, expert consultation is recommended. | 1/ C-EO |
| 3. 应当首先尝试迷走神经刺激,除非患儿血流动力学不稳定或者会耽误用药或同步电复律。 It is reasonable to attempt vagal stimulation first, unless the patient is hemodynamically unstable or it will delay chemical or electric synchronized cardioversion. | 2a/ C-LD |
| 4. 如果 SVT 患儿血流动力学不稳定伴有心肺功能障碍的表现(如神志改变、休克体征、低血压),应当予以同步电复律,初始能量 0.5 - 1.0 J/kg。如果没有成功转复,能量增加到 2 J/kg。 If the patient with SVT is hemodynamically unstable with evidence of cardiovascular compromise (ie. altered mental status, signs of shock, hypotension) it is reasonable to perform electric synchronized cardioversion starting with a dose of 0.5 to 1 J/kg. If unsuccessful, increase the dose to 2 J/kg. | 2a/ C-LD |
| 5. 对迷走神经刺激、静注腺苷、同步电复律没有反应以及不能请专家会诊的不稳定 SVT 患儿,应当考虑普鲁卡因或胺碘酮。 For a patient with unstable SVT unresponsive to vagal maneuvers, IV adenosine, electric synchronized cardioversion and for whom expert consultation is not available, it may be reasonable to consider either procainamide or amiodarone. | 2b/ C-LD |
# 有脉搏的宽综合波心动过速的治疗
| 治疗有脉搏的宽综合波心动过速的推荐意见 | LOE/ COR |
|---|---|
| 1. 宽综合波心动过速血流动力学稳定的患儿,推荐应用抗心律失常药物前请专家会诊。 If the patient with a wide-complex tachycardia is hemodynamically stable, expert consultation is recommended prior to administration of antiarrhythmic agents. | 1/ C-LD |
| 2. 宽综合波心动过速血流动力学不稳定伴有心肺功能障碍表现(如神志改变、休克体征、低血压)的患儿,应当进行同步电复律,初始能量 0.5 - 1.0 J/kg。如果没有成功转复,能量增加到 2 J/kg。 If the patient with a wide-complex tachycardia is hemodynamically unstable with evidence of cardiovascular compromise (ie, altered mental status, signs of shock, hypotension), it is reasonable to perform electric synchronized cardioversion starting with a dose of 0.5–1 J/kg. If unsuccessful, increase the dose to 2 J/kg. | 2a/ C-EO |
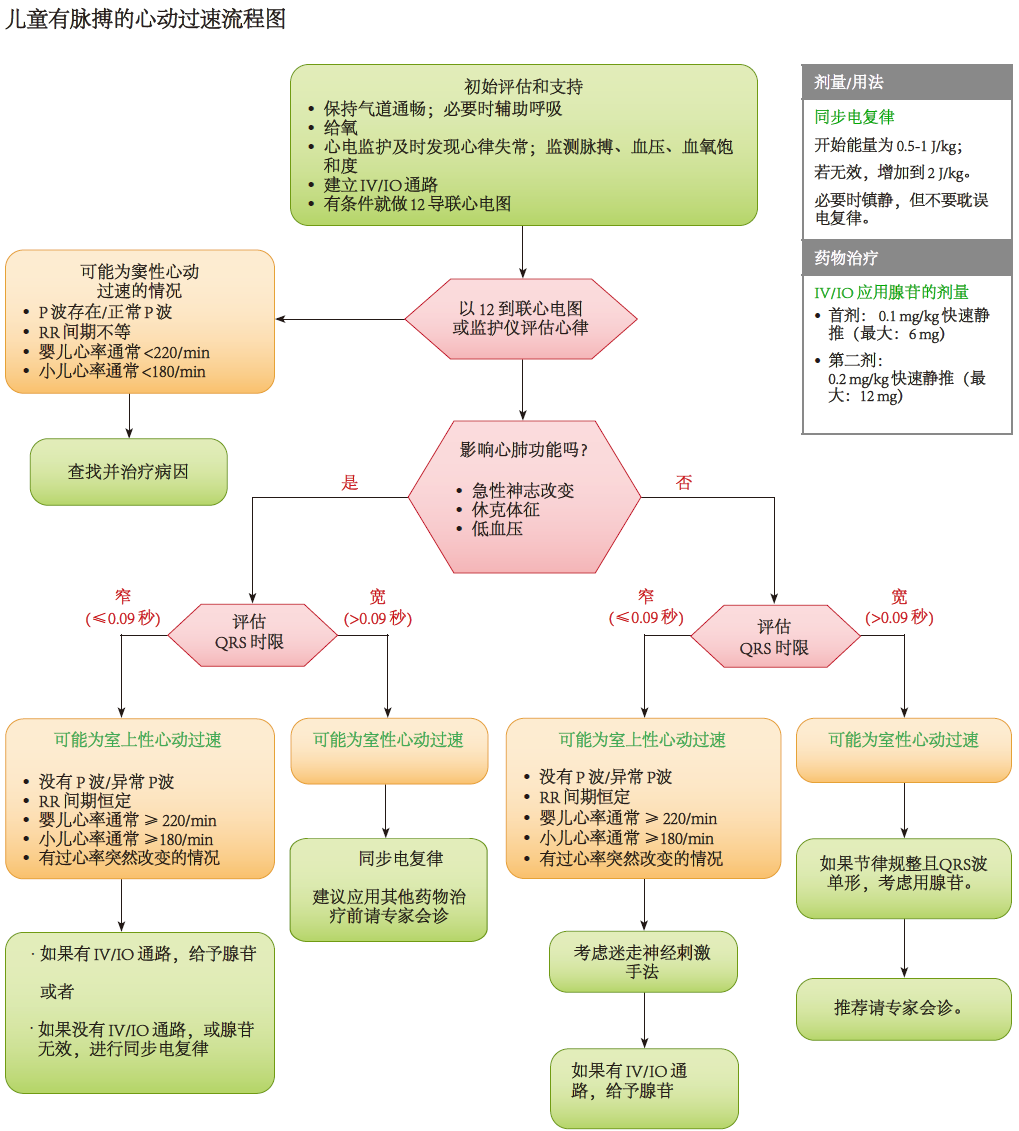
图.13 儿童有脉搏的心动过速流程图 (查看 PDF 下载)
# 心肌炎和心肌病的治疗
爆发性心肌炎可导致心输出量下降而出现终末器官障碍、传导系统病变(包括完全心脏阻滞)、以及持续室上性或室性心律失常,最终可以导致心跳骤停。因为心肌炎患者的表现可以是非特异性的,如腹痛、腹泻、呕吐、或乏力,所以心肌炎常被其他最常见疾病的表现所干扰。包括 ICU 监护和治疗在内的早诊断早治疗可改善预后。爆发性心肌炎患儿突发心脏传导阻滞和多点异位室性起搏应当视作心跳骤停前状态。体外或心内起搏治疗或抗心律失常药物可能无效,推荐早期转运到有能力进行体外生命支持(ECLS)或机械循环辅助(MCS)的中心抢救,如临时或植入永久心室辅助装置。
儿童非感染性心肌病包括扩张型、肥厚型、限制型,以及其他类型(包括致心律失常右室发育不全、线粒体以及左室心肌致密化不全心肌病)心肌病。机械通气和血管活性药物治疗无效的急性失代偿性心肌病患儿在心跳骤停前或停搏期间已有接受抢先式机械辅助治疗,形式包括有 ECMO、临时经皮心室辅助装置、永久植入心室辅助装置。
临床状况不断恶化或者室性心律失常不能终止的患儿,在心跳骤停前开始体外生命支持(ECLS)可以挽救生命。ECLS 也为停掉正性肌力药物支持、帮助心肌恢复提供机会,也作为需要心脏移植的桥接治疗。ECLS 和 MCS 的应用改善急性心肌炎的预后,心肌功能部分或完全恢复的机会较高。
| 治疗心肌炎和心肌病的推荐意见 | LOE/ COR |
|---|---|
| 1. 鉴于明确有心律失常、心脏传导阻滞、ST 段改变和 / 或低心排的急性心肌炎患儿心跳骤停风险较高,推荐及早考虑转到 ICU 监护和治疗。 Given the high risk of cardiac arrest in children with acute myocarditis who demonstrate arrhythmias, heart block, ST-segment changes, and/or low cardiac output, early consideration of transfer to ICU monitoring and therapy is recommended. | 1/ C-LD |
| 2. 心肌炎和心肌病患儿顽固性低心排,心跳骤停之前应用 ECLS 或 MCS 对终末器官提供支持和预防心跳骤停是有益的。 For children with myocarditis or cardiomyopathy and refractory low cardiac output, prearrest use of ECLS or MCS can be beneficial to provide end-organ support and prevent cardiac arrest. | 2a/ B-NR |
| 3. 鉴于心肌炎和心肌病患儿成功复苏难度很大,一旦心跳骤停,及早考虑体外心肺复苏技术(ECPR)是有益的。 Given the challenges to successful resuscitation of children with myocarditis and cardiomyopathy, once cardiac arrest occurs, early consideration of ECPR can be beneficial. | 2a/ B-NR |
# 单心室患儿的复苏
儿童先天性心脏病复杂而多变的特点使得复苏面临着独特的挑战。单心室先天性心脏病患儿通常接受连续分期的姑息性手术。首次姑息手术通常在新生儿期进行,目的为:(1) 建立通畅的体循环血流,(2) 建立心房间的有效联通使血液在心房混合,(3) 调节肺血流防止循环过度充血并降低整个心室的容量负荷。Ⅱ 期姑息治疗实施上腔静脉 - 肺动脉吻合术,或称作双向 Glenn/hemi-Fontan 手术,建立帮助外周静脉血再分布直接回流到肺循环的吻合。Fontan 是最后的姑息手术,手术将下腔静脉血导入到肺循环,从而使得单(整个)心室的前负荷取决于流过肺血管床的被动血流。
单心室新生儿和婴儿生理上有较高的心跳骤停风险,原因是 (1) 容量过负荷导致心肌做功增加,(2) 体循环(Qs)和肺循环(Qp)血流失衡,以及 (3) 潜在的分流通路梗阻。根据修复的不同分期,复苏可能需要调控肺血管阻力、氧合、体循环血管阻力、或者体外生命支持(ECLS)。
# Ⅰ 期姑息手术(Norwood 类手术 / 改良 B-T 分流或 Sano 等其他肺分流术手)的术前术后治疗
| Ⅰ 期姑息手术前后治疗的推荐意见 | LOE/ COR |
|---|---|
| 1. 直接(上腔静脉导管)和 / 或间接(近红外线光谱)氧饱和度监测对 Ⅰ 期 Norwood 姑息手术或分流放置术后的重症新生儿的趋势判断或直接指导治疗都是有用的。 Direct (superior vena cava catheter) and/or indirect (near infrared spectroscopy) oxygen saturation monitoring can be beneficial to trend and direct management in the critically ill neonate after stage I Norwood palliation or shunt placement. | 2a/ B-NR |
| 2. 分流适当受限的患儿,调整肺血管阻力的作用不大,但应用外周血管扩张药物(α- 肾上腺能拮抗剂和 / 或磷酸二酯酶 III 型抑制剂)降低体循环血管阻力,无论是否吸氧,都能有效增加体循环氧输送(DO2)。 In the patient with an appropriately restrictive shunt, manipulation of pulmonary vascular resistance may have little effect, whereas lowering systemic vascular resistance with the use of systemic vasodilators (α-adrenergic antagonists and/or phosphodiesterase type III inhibitors), with or without the use of oxygen, can be useful to increase systemic oxygen delivery (DO2). | 2a/ C-LD |
| 3. 对 Ⅰ 期修补手术前的肺循环充血和有症状的体循环低心排和氧输送不足的新生儿,应当将 Paco2 目标设为 50 - 60 mm Hg。机械通气时降低分钟通气量或给予镇痛 / 镇静剂同时应用或不用肌松剂来实现。 For neonates prior to stage I repair with pulmonary overcirculation and symptomatic low systemic cardiac output and delivery of oxygen (DO2), it is reasonable to target a Paco2 of 50–60 mm Hg. This can be achieved during mechanical ventilation by reducing minute ventilation or by administering analgesia/ sedation with or without neuromuscular blockade. | 2a/ C-LD |
| 4. Norwood Ⅰ 期姑息手术后应用 ECLS 有助于纠正体循环氧输送不足。 ECLS after Stage I Norwood palliation can be useful to treat low systemic DO2. | 2a/ C-LD |
| 5. 已知或怀疑分流通道梗阻的情况下,应当在准备导管治疗或手术治疗的同时给氧、给血管活性药物增加分流的灌注压力,以及肝素(50 - 100 U/kg 静推)。 In the situation of known or suspected shunt obstruction, it is reasonable to administer oxygen, vasoactive agents to increase shunt perfusion pressure, and heparin (50–100 U/kg bolus) while preparing for catheter-based or surgical intervention. | 2a/ C-EO |
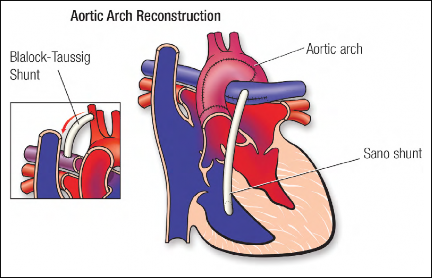
图.14 单心室 Ⅰ 期姑息手术,Norwood 修补联合 Blalock-Taussig 分流(右锁骨下动脉到右肺动脉)或者 Sano 分流(右心室到肺动脉)。
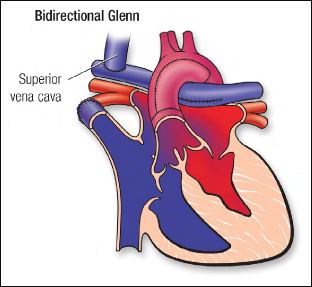
图.15 单心室 Ⅱ 期姑息手术,双向 Glenn 分流(将上腔静脉与右肺动脉相连)。
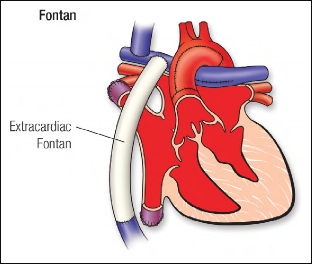
图.16 . 单心室 Ⅲ 期姑息手术,心外导管将下腔静脉与右肺动脉相连。
# Ⅱ 期(Bidirectional Glenn/ Hemi-Fontan)和 Ⅲ 期(Fontan)姑息术后的治疗
| Ⅰ 期姑息手术前后治疗的推荐意见 | LOE/ COR |
|---|---|
| 1. 对有上腔静脉 - 肺动脉吻合生理的即将心跳骤停的患儿,且肺血流不足而有严重缺氧者,以轻度酸中毒,足以避免肺不张的最低平均气道压为目标的通气策略有助于增加大脑和体循环动脉氧合。 For patients in a prearrest state with superior cavopulmonary anastomosis physiology and severe hypoxemia due to inadequate Qp, ventilatory strategies that target a mild respiratory acidosis and a minimum mean airway pressure without atelectasis can be useful to increase cerebral and systemic arterial oxygenation. | 2a/ B-NR |
| 2. 上腔静脉 - 肺动脉吻合术后或 Fontan 手术建立了下腔静脉至肺循环的患儿可考虑应用体外生命支持技术(ECLS)来改善可逆病因导致的氧输送不足,或作为心室辅助装置或者手术修补的桥接治疗。 ECLS in patients with superior cavopulmonary anastomosis or Fontan circulation may be considered to treat low DO2 from reversible causes or as a bridge to a ventricular assist device or surgical revision. | 2b/ B-NR |
# 治疗儿童肺动脉高压的推荐意见
婴儿和小儿肺动脉高压属于罕见病,有较高的致残率和致死率。大多数儿科患儿,肺动脉高压是特异性的,或与慢性肺病、先天性心脏病、少数和其他如结缔组织病或血栓栓塞性等疾病有关。先天性心脏病术后后肺动脉高压发病率为 2% - 20%,具有很高的致残率和致死率。儿科心脏术后肺动脉高压发病率为 2% - 5%,所有心血管手术患者有 0.7% - 5% 在术后发生过肺动脉高压危象。肺动脉高压危象是指肺动脉压力急速升高同时伴有右侧(或单心室)心力衰竭。肺动脉高压时,右室衰竭,并且右室后负荷增加导致心肌氧的需要增加,同时冠脉灌注压和冠脉血流下降。左室和右室压力升高导致肺血流下降和左心充盈,导致心输出量下降。可给予正性肌力药物改善右室功能,升压药纠正体循环低血压并改善冠脉灌注压。一旦发生心跳骤停,解剖上的右向左分流可以让左室前负荷在没有肺血流的情况下得以维持,从而改善预后。此类危象是致命的,可以导致体循环低血压、心肌缺血、心跳骤停和死亡。由于酸中毒和缺氧都有强烈的缩血管作用,严密监测和处理这些情况对治疗肺动脉高压非常关键。治疗还包括给予恰当的镇痛、镇痛和肌松剂。肺血管扩张剂,包括一氧化氮吸入剂、前列环素吸入剂、前列环素类似物吸入剂和针剂、磷酸二酯酶 V 型抑制剂(如,西地那非)的针剂和口服剂型,可用于预防和治疗肺动脉高压危象。
| 治疗儿童肺动脉高压的推荐意见 | LOE/ COR |
|---|---|
| 1. 治疗肺动脉高压危象或继发于肺血管阻力升高的急性右侧心力衰竭,开始治疗应当吸入一氧化氮或前列环素。 Inhaled nitric oxide or prostacyclin should be used as the initial therapy to treat pulmonary hypertensive crises or acute right-sided heart failure secondary to increased pulmonary vascular resistance. | 1/ B-R |
| 2. 肺动脉高压患儿术后护理给予精心的呼吸治疗和严密监测以避免发生缺氧和酸中毒。 Provide careful respiratory management and monitoring to avoid hypoxia and acidosis in the postoperative care of the child with pulmonary hypertension. | 1/ C-EO |
| 3. 对于肺动脉高压危象的高危患儿,给予适当的镇痛、镇静和肌松剂。 For pediatric patients who are at high risk for pulmonary hypertensive crises, provide adequate analgesics, sedatives, and neuromuscular blocking agents. | 2a/ C-LD |
| 4. 在开始治疗肺动脉高压危象时,给予特异性肺血管扩张剂的同时给氧并以过度通气或碱性药物造成诱导性碱中毒可能有效。 For the initial treatment of pulmonary hypertensive crises, oxygen administration and induction of alkalosis through hyperventilation or alkali administration can be useful while pulmonary-specific vasodilators are administered. | 2a/ C-LD |
| 5. 发展至顽固性肺动脉高压的患儿,包括哪些最佳药物治疗仍有低心排或严重呼吸衰竭体征者,可以考虑体外生命支持(ECLS)措施。 For children who develop refractory pulmonary hypertension, including signs of low cardiac output or profound respiratory failure despite optimal medical therapy, ECLS may be considered. | 2b/ C-LD |
# 创伤性心跳骤停的处置
意外伤害是儿童和青少年最常见的死因。尽管很多机构制定了创伤急救指南,但创伤性心跳骤停的处置各异。儿童严重钝器或锐器伤导致的心跳骤停死亡率极高。所有胸腹部创伤都要怀疑有胸部损伤,因为张力性气胸、血胸、肺挫伤、或心包填塞能够导致血流动力学、氧合、通气障碍。
| 治疗儿童肺动脉高压的推荐意见 | LOE/ COR |
|---|---|
| 1. 儿童创伤性心跳骤停时,要评估和纠正潜在的可逆病因,如出血、张力性气胸、和心包填塞。 In pediatric traumatic cardiac arrest, evaluate for and treat potential reversible causes, such as hemorrhage, tension pneumothorax, and pericardial tamponade. | 1/ C-EO |
| 2. 转运时间不长的锐器伤导致的心跳骤停患儿,可以考虑实施开胸复苏。 In pediatric cardiac arrest secondary to penetrating injury with a short transport time, it may be reasonable to perform resuscitative thoracotomy. | 2b/ C-LD |
# 关键未知点和在研项目
文献回顾中,确定了一些儿童基础和高级生命支持有关的重要未知点。这些内容要么是当前正在研究的领域要么缺乏支持作出循证推荐的儿科重要证据。另外,一些确定的未知点 ILCOR 基础生命支持或儿童生命支持学组正在进行系统综述和概况性评价(scoping reviews ),决定这些评述工作完成前不做过早推荐。
正如儿科学常有的情况,许多推荐意见都是从成人数据推断来的。尤其是儿童复苏的 BLS 部分更是如此。儿童心跳骤停的原因和成人很不一样,非常需要开展儿科研究。还有,婴儿、小儿和青少年患者人群也有区别。鉴于美国每年有超过 20,000 名婴儿、小儿和青少年发生心跳骤停,需要优先批准针对儿童复苏的研究。
关键未知点总结见表 2。
表.2 儿科证据不足的关键未知点
| 儿科证据不足的关键未知点 |
|---|
| CPR 期间的最佳给药方式是什么?骨髓腔(IO) 还是静注(IV)? What is the optimal method of medication delivery during CPR: IO or IV? |
| 按体重给药的最佳方法是什么? What is the optimal method to determine body weight for medication administration? |
| 心跳骤停无脉期间肾上腺素首次给药的时间窗在哪儿? In what time frame should the first dose of epinephrine be administered during pulseless cardiac arrest? |
| 肾上腺素下次给药间隔多长时间? With what frequency should subsequent doses of epinephrine be administered? |
| 等待 ECMO 置管的婴儿和儿童 CPR 过程中去甲肾上腺素以什么频率给药? With what frequency should epinephrine be administered in infants and children during CPR who are awaiting ECMO cannulation? |
| 其他按压技术(咳嗽 CPR、拳击胸口起搏、腹部提压)替代现有 CPR 技术是否更有效? Are alternative compression techniques (cough CPR, fist pacing, interposed abdominal compression CPR) more effective alternatives to CPR? |
| CPR 期间应当以什么样的频率检查心律? With what frequency should the rhythm be checked during CPR? |
| OHCA 时气道管理的最佳方法是什么?—— 球囊面罩通气、声门上气道、还是气管插管? What is the optimal method of airway management during OHCA—bag- mask ventilation, supraglottic airway, or endotracheal tube? |
| CPR 过程中最佳的吸入氧浓度(FiO2)是多少? What is the optimal Fio2 to administer during CPR? |
| CPR 过程中最佳的通气频率在患儿建立或未建立高级气道时应该是多少?和年龄有关吗? What is the optimal ventilation rate during CPR in patients with or without an advanced airway? Is it age dependent? |
| CPR 过程中最佳的按压频率是多少?和年龄有关吗? What is the optimal chest compression rate during CPR? Is it age dependent? |
| CPR 过程中最佳的血压目标是多少?和年龄有关吗? What are the optimal blood pressure targets during CPR? Are they age dependent? |
| 心脏超声能否提高心跳骤停 CPR 的质量或改善预后? Can echocardiography improve CPR quality or outcomes from cardiac arrest? |
| OHCA 建立人工气道有没有具体的情况是有益的或有害的? Are there specific situations in which advanced airway placement is beneficial or harmful in OHCA? |
| IHCA 建立高级气道的最佳时机是什么时候? What is the appropriate timing of advanced airway placement in IHCA? |
| 非心脏原因的 OHCA 和 IHCA 患儿应用 ECPR 的作用是什么? What is the role of ECPR for patients with OHCA and IHCA due to noncardiac causes? |
| VF/pVT 除颤的最佳时机是什么时候?最佳能量大小是多少? What is the optimal timing and dosing of defibrillation for VF/pVT? |
| 有什么临床工具能辅助决定终止儿童 IHCA 和 OHCA 复苏。 What clinical tools can be used to help in the decision to terminate pediatric IHCA and OHCA resuscitation? |
| 心跳骤停后的时期最佳血压目标是多少? What is the optimal blood pressure target during the post–cardiac arrest period? |
| 心跳骤停后是否应当用药预防癫痫发作? Should seizure prophylaxis be administered post cardiac arrest? |
| 复苏后的痉挛性和非痉挛性癫痫发作治疗真的能改善预后吗? Does the treatment of postarrest convulsive and nonconvulsive seizure improve outcomes? |
| 心跳骤停复苏后判断预后的可靠方法是什么? What are the reliable methods for postarrest prognostication? |
| 给予何种康复治疗、如何随访才能改善心跳骤停复苏后的预后? What rehabilitation therapies and follow-up should be provided to improve outcomes post arrest? |
| 腺苷无效的室上性心动过速(SVT)最有效最安全的药物是什么? What are the most effective and safe medications for adenosine- refractory SVT? |
| 新生儿到儿童,儿童到成人的复苏方案中最恰当的年龄和情况是什么? What is the appropriate age and setting to transition from (1)neonatal resuscitation protocols to pediatric resuscitation protocols and (2) from pediatric resuscitation protocols to adult resuscitation protocols? |
